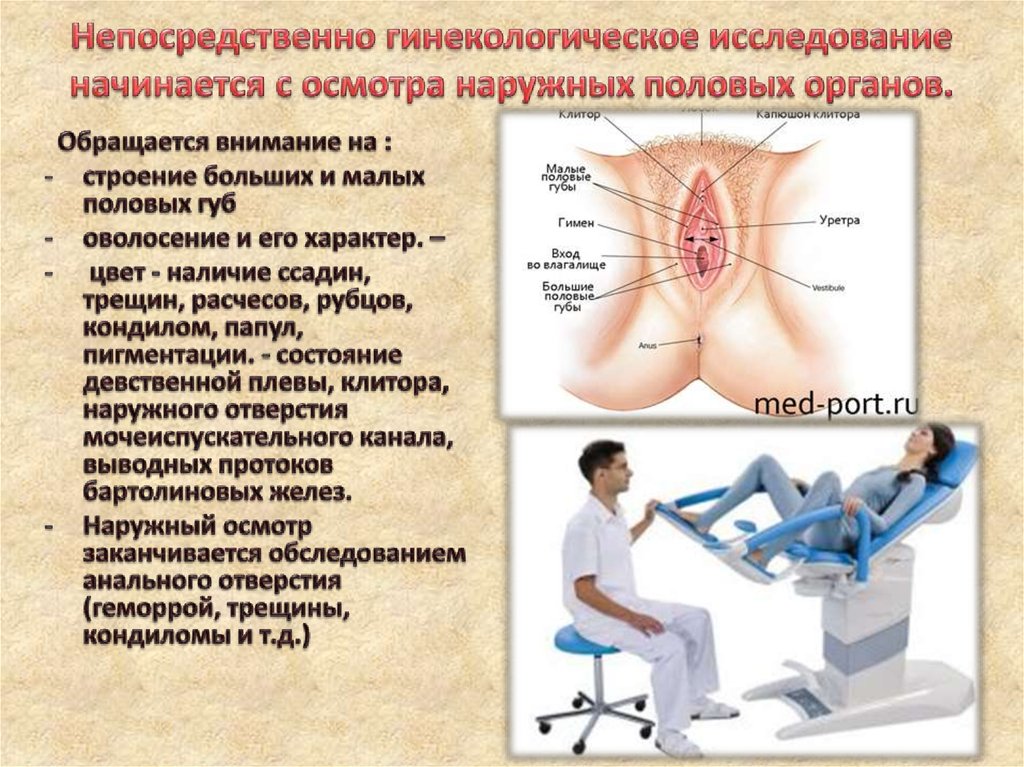
Гинекологические заболевания у женщин: симптомы, наиболее распространённые заболевания, методы диагностики и лечения
Акушеры-гинекологи клиники «Геном-Астана» проводят диагностику и лечение следующих гинекологических заболеваний:
— Гидросальпинкс (скопление жидкости в просвете маточных труб). Гидросальпинкс является одной из основных причин непроходимости маточных труб и женского бесплодия.
— Миома матки (фибромиома, фиброма) — доброкачественная опухоль матки, занимает 12-25% от всех гинекологических заболеваний.
Встречаются единичная, множественная, узловая, диффузная, субмукозная, субсерозная миомы. Осложнениями заболевания являются кровотечения, вызывающие анемию, а также бесплодие, невынашивание беременности. В 1,5-3% случаев отмечается перерастание опухоли в злокачественную.
— Эндометриоз – разрастание слизистой оболочки матки в мышечную ткань матки, а также за её пределы (маточные трубы, яичники, мочевой пузырь и пр.
— Эндометрит — это воспаление слизистой оболочки матки. Может быть острым и хроническим. В ряде случаев приводит к нарушению репродуктивной функции и бесплодию. Эндометрит имеется у 70% женщин с диагнозом «не вынашивание беременности».
— Гиперплазия эндометрия — утолщение слизистой оболочки матки. Патология занимает до 40% всех гинекологических заболеваний.
Опасность гиперплазии эндометрия в том, что даже простая его форма без атипии при отсутствии лечения сопутствует раку тела матки в 1% случаев, с атипией — в 8-20%, сложная атипическая форма — в 29-57%.
— Патологии шейки матки, в т.ч. эрозия шейки матки. Некоторые виды патологий шейки матки приводят к развитию онкологии.
По частоте раковых заболеваний органов репродуктивной системы рак шейки матки находится на третьем месте. Фактором риска возникновения предраковых изменений и рака шейки матки является генитальная папиломовирусная инфекция. Мерой профилактики рака шейки матки является наблюдение у врача акушера-гинеколога, ранняя диагностика патологических процессов с применением кольпоскопии.
— Полипы – доброкачественные образования. В зависимости от места локализации, различают полипы эндометрия, шейки матки, цервикалного канала. Существует незначительный риск перерождения некоторых полипов в злокачественные опухоли (не более 1%). В ряде случаев полипы могут препятствовать наступлению беременности.
— Внутриматочные синехии

— Синдром поликистозных яичников (СПКЯ, поликистоз или склерокистоз яичников ) — это гормональное заболевание, при котором на поверхности и внутри яичников происходит доброкачественное разрастание множественных кистозных образований, что приводит к нарушению процесса овуляции и бесплодию. СПКЯ занимает 70% в структуре диагноза «Эндокринное бесплодие».
— ЗППП (заболевания, передающиеся половым путём) – преимущественно половые инфекции, в т.ч. хламидиоз, микоплазмоз, уреаплазмоз, трихомониаз, гонорея, остроконечные кондиломы, генитальный герпес, кандидоз и многие другие.
Хронические инфекционные заболевания могут быть причиной бесплодия, выкидыша, замершей беременности, преждевременных родов. Кроме того, они могут привести к инфицированию плода и нанести серьёзный вред здоровью ребёнка.
— Вульвит (наружное воспаления половых органов) и многие другие.
Лечение гинекологических заболеваний и инфекций в Красноярске
Под женскими воспалительными заболеваниями понимаются болезни, поражающие половые органы женщины в следствии инфицирования. Чаще всего врачи диагностируют воспалительные гинекологические заболевания: кандидоз, также известный как молочница, герпес, трихомоноз, вагинит, дисбактериоз влагалища. Именно такого рода недуги представляют собой самые распространенные причины обращения к гинекологу. Более того, с каждым днем количество представительниц прекрасного пола, нуждающихся во врачебной помощи, неуклонно растет.
Очень важно вовремя заметить первые симптомы и забить тревогу, в противном случае велика вероятность возникновения серьезных проблем с репродуктивной системой. Речь идет о невозможности забеременеть и выносить ребенка, развитии злокачественных опухолей, возникновении внематочной беременности, нарушении менструального цикла и гормонального фона.
Классификация гинекологических болезней
Специалисты классифицируют заболевания по вызвавшим их возбудителям, по месту локализации, по давности и выраженности симптомов. При этом воспалительные процессы, ставшие результатом родов, аборта или операций, относятся к отдельной группе.
При этом воспалительные процессы, ставшие результатом родов, аборта или операций, относятся к отдельной группе.
- По характеру воспаления могут быть острыми, подострыми, хроническими и обострениями хронических заболеваний. Острое течение процесса возникает впервые и сопровождается яркими клиническими проявлениями. Подострое также беспокоит женщину в первый раз, однако выражено не так явно. Хроническое течение длится более четырех недель. Жалобы от пациентки на протяжении этого времени, как правило, отсутствуют и появляются лишь при обострении хронического процесса.
- По месту поражения женские заболевания делятся на два типа — поражения верхнего и нижнего отделов гениталий. Поражения верхнего отдела объединяют следующие болезни: воспаление яичников и маточных труб, эндометрит, пельвиоперитонит, параметрит, тубоовариальный абсцесс. К поражениям нижнего отдела относится вагинальное воспаление, уретрит, воспаление большой железы преддверия влагалища и слизистой шейки матки.

- По виду возбудителя заболевания в гинекологии могут быть специфическими и неспецифическими. Специфические воспаления вызваны инфекциями, передающимися половым путем. К ним относят ВИЧ, гонорею, герпес, трихомониаз, гонококк, трихомонаду, хламидиоз и другие. Иногда в качестве возбудителей могут выступать сразу несколько инфекций. Неспецифические воспаления вызваны эндогенной флорой, которая активизируется, если в организме произошли сбои: кишечной палочкой, стрептококком, стафилококком. В последние несколько лет все больше проблем доставляют женщинам вирусы и простейшие грибы, которые в обычном состоянии являются частью нормальной микрофлоры влагалища. Как таковой разницы между специфическими и неспецифическими заболеваниями нет, зато есть общее правило — приступить к лечению сразу после появление первых симптомов.
Лечение гинекологических заболеваний
Некоторые юные девушки и взрослые женщины допускают серьезную ошибку, выбирая метод лечения самостоятельно, или ориентируясь на советы подруг, которые столкнулись с похожей проблемой. Так как двух одинаковых людей не бывает, схема лечения гинекологических заболеваний всегда назначается врачом индивидуально, с расчетом на микробов, вызвавших воспаление. При этом гинеколог обращает внимание на возможные аллергические реакции, состояние иммунитета, хронические заболевания. Это обеспечивает правильный выбор медикаментов, которые не вызовут обратной реакции и отторжения у организма.
Так как двух одинаковых людей не бывает, схема лечения гинекологических заболеваний всегда назначается врачом индивидуально, с расчетом на микробов, вызвавших воспаление. При этом гинеколог обращает внимание на возможные аллергические реакции, состояние иммунитета, хронические заболевания. Это обеспечивает правильный выбор медикаментов, которые не вызовут обратной реакции и отторжения у организма.
Помимо прочего, не стоит забывать о неприятной особенности заболеваний, протекающих в хронической форме — они довольно плохо поддаются лечению и избавиться от них окончательно можно лишь при помощи высококвалифицированного специалиста. В противном случае неизбежны рецидивы и осложнения, которые подчас намного страшнее самой болезни.
На сегодняшний день при выборе лечения врачи обращаются к внутривенным антибиотикам, специальным противовоспалительным препаратам, физиотерапевтическим мероприятиям и биостимуляторам. Физиотерапия в лечении гинекологических болезней и воспалений играет незаменимую роль. Это объясняется ощутимым положительным эффектом тепла, света, электрических и магнитных волн: они помогают избавиться от застойных явлений, поднять мышечный тонус, улучшить микроциркуляцию лимфы и крови, привести в норму процессы биоэнергетического характера. Некоторые физиотерапевтические методы обладают также прямым антибактериальным действием.
Это объясняется ощутимым положительным эффектом тепла, света, электрических и магнитных волн: они помогают избавиться от застойных явлений, поднять мышечный тонус, улучшить микроциркуляцию лимфы и крови, привести в норму процессы биоэнергетического характера. Некоторые физиотерапевтические методы обладают также прямым антибактериальным действием.
Причины
Женское здоровье постоянно подвергается воздействию множества негативных факторов. Свою роль играет и идущая быстрыми темпами урбанизация, и плохая экологическая обстановка, и прием антибиотиков без назначения врача. В конечном итоге микрофлора влагалища меняется, приобретая новые, патогенные свойства. Ее представители выступают в качестве возбудителей внушительного перечня болезней, а защитная система половых органов перестает функционировать на должном уровне, теряя способность бороться с урогенитальными инфекциями. Свою лепту вносит и ослабленный иммунитет, который также отказывается охранять организм от инфекций.
Любые гинекологические заболевания и операции, аборты и существенное переохлаждение, неправильный прием медикаментов и несоблюдение правил гигиены тоже могут вызвать воспаление. Опасность операций состоит в том, что хирург рискует повредить ткани, тем самым снизив их окислительно-восстановительный потенциал. Для организма это значит появление подходящих условий для ускоренного развития патогенной флоры. Даже операции, от которых нельзя отказаться в определенных ситуациях (гистерэктомия и кесарево сечение) чреваты занесением вредных бактерий во внутренние органы через инструменты и перчатки.
Поголовное распространение гинекологических болезней обусловлено помимо прочего сексуальной революцией и новым стандартом отношений между мужчиной и женщиной, которые могут иметь одновременно несколько половых партнеров. Таким образом, проникновение микробов в гениталии часто осуществляется половым путем. Ситуация осложняется, если с помощью сперматозоидов или трихомонад инфекция оказывается в матке, яичниках и маточных трубах. Происходит это следующим образом: бактерии фактически прикрепляются к сперматозоидам и двигаются вместе с ними. Кроме того, инфекция, вызывающая гинекологические заболевания, может передаваться с токами лимфы и крови. К сожалению, женщины слишком поздно обращают внимание на проблему из-за слабо выраженных симптомов. Это приводит к тому, что воспаление принимает хронический характер и плохо поддается лечению.
Происходит это следующим образом: бактерии фактически прикрепляются к сперматозоидам и двигаются вместе с ними. Кроме того, инфекция, вызывающая гинекологические заболевания, может передаваться с токами лимфы и крови. К сожалению, женщины слишком поздно обращают внимание на проблему из-за слабо выраженных симптомов. Это приводит к тому, что воспаление принимает хронический характер и плохо поддается лечению.
Иногда медикаменты могут играть прямо противоположную роль, не облегчая состояние пациентки, а усугубляя его. Виной тому неправильный подбор антибиотиков, которые нарушают микрофлору влагалища, способствуя возникновению дисбаланса. Это, в свою очередь, становится причиной регулярных рецидивов и повторных воспалений. Также активный прием антибиотиков многократно увеличивает количество микроорганизмов, против которых применяемые препараты бессильны. Это создает сильную зависимость от таблеток, ведь в следующий раз для избавления от инфекции пациентке приходится значительно увеличить дозу сильнодействующих антибиотиков. В результате неграмотное использование медикаментов образует замкнутый круг, разорвать который не представляется возможным без помощи высококвалифицированного врача.
В результате неграмотное использование медикаментов образует замкнутый круг, разорвать который не представляется возможным без помощи высококвалифицированного врача.
В отдельных случаях женские заболевания объясняются не только проникновением в организм инфекции. Иногда катализатором могут послужить аутоиммунные нарушения, травмы, химическое воздействие.
В клинике уделяется особое внимание выявлению причин гинекологических заболеваний. Лишь после серии анализов, призванных обнаружить инфекции, назначается медикаментозное лечение, которое нацелено исключительно на источник воспаления. После того, как инфекция будет устранена, врач направляет все силы на исправление дисфункций, появившихся в результате заражения. Помимо антибиотиков используются лекарственные средства, предназначенные для восстановления микрофлоры и укрепления иммунитета.
Симптомы воспалительных заболеваний
Симптомы, которые сопровождают гинекологические болезни, могут быть самыми разными.
- Болезненные ощущения и чувство жжения во время мочеиспускания.
- Сильный зуд в области промежности.
- Частые позывы в туалет.
- Невозможность полового акта из-за болей и существенное снижение либидо в связи с нарушением гормонального фона.
- Специфические выделения, сопровождающиеся неприятным запахом.
Признаки того, что организм функционирует неправильно и внутренние тазовые органы поражены инфекцией, нередко появляются после окончания менструации. Обычно женщину мучают боли внизу живота, лихорадка, высокая температура, рвотные позывы, нетипичные выделения. При гинекологическом заболевании кандидозе (молочнице) они имеют творожистую консистенцию и выглядят как белые хлопья. Если женщина страдает от гарднереллеза, выделения по-прежнему присутствуют, однако они прозрачные и имеют так называемый «рыбный» запах.
Как уже упоминалось выше, выраженность симптомов зависит от причины гинекологической болезни и типа возбудителя. Ослабленный иммунитет и степень поражения органа оказывают свое влияние на самочувствие. Только высококвалифицированный врач может поставить диагноз и назначить лечение. Специалисты клиники предупреждают, что самостоятельные попытки понять природу возникшей симптоматики почти наверняка не дадут ожидаемого результата.
Диагностика воспалительных заболеваний гинекологии
Для того чтобы поставить точный диагноз, необходимо составить как можно более полную клиническую картину болезни. С этой целью врач фиксирует симптомы, проводит общий осмотр и берет материал на анализ. Одного мазка недостаточно, чтобы уверенно говорить о наличии того или иного заболевания, так как мазок не отображает различные половые инфекции, поэтому используется комплекс диагностических методов. Окончательной целью является определение флоры и чувствительности конкретного возбудителя к медицинским препаратам.
С этой целью врач фиксирует симптомы, проводит общий осмотр и берет материал на анализ. Одного мазка недостаточно, чтобы уверенно говорить о наличии того или иного заболевания, так как мазок не отображает различные половые инфекции, поэтому используется комплекс диагностических методов. Окончательной целью является определение флоры и чувствительности конкретного возбудителя к медицинским препаратам.
Кроме того, важно понять, насколько сильно нарушена микроциркуляция, и какое количество эритроцитов, тромбоцитов находится в крови пациентки. Полезную информацию обеспечат данные о фагоцитарной активности лейкоцитов. Для установления специфической этиологии болезни врачи обращаются к серологическим и иммуноферментным методам. В случае необходимости специалисты могут прибегнуть к УЗИ и компьютерной томографии органов малого таза.
Первостепенную важность имеет стопроцентная достоверность диагноза. Для определения гинекологического заболевания проводится множество лабораторных анализов, среди которых ПРЦ и микробиологический посев. Данные методы позволяют выявить даже специфические возбудители — вирусы, хламидии, микоплазмы. Только после того, как врачу будет ясна клиническая картина болезни, разрабатывается эффективная схема лечения.
Данные методы позволяют выявить даже специфические возбудители — вирусы, хламидии, микоплазмы. Только после того, как врачу будет ясна клиническая картина болезни, разрабатывается эффективная схема лечения.
Обратитесь к специалистам при первых признаках недомогания, так как воспалительные процессы нельзя игнорировать (даже в том случае, если они локализованы во влагалище и не доставляют очевидных неудобств). Любая инфекция, поразившая яичники, матку или маточные трубы, при отсутствии подходящего лечения может привести к бесплодию.
Последствия невылеченных болезней
Игнорирование появившихся симптомов или недоведенное до конца лечение может обернуться самыми страшными последствиями для женщины. Хронические гинекологические заболевания нередко являются первопричиной нестабильного эмоционального состояния и снижения качества сексуальной жизни. Стоит помнить и о реальной опасности дисфункции репродуктивной системы, то есть — невозможности зачать и родить ребенка. Какими бы ни были последствия болезней, они всегда меняют жизнь женщины к худшему. Например, невылеченные вагиниты в десятки раз увеличивают вероятность выкидыша, ранних родов, преждевременного излития околоплодных вод, заражения малыша, в то время как он еще находится в материнской утробе. После родов велика опасность абсолютного нарушения микрофлоры влагалища, а значит, развития сепсиса, метроэндометрита, перитонита. Более того, инфицирование плода способно повлечь за собой широкий спектр самых разных воспалительных процессов, которые скажутся на иммунитете малыша и микрофлоре его кишечника. Согласно медицинской статистике, хламидиоз, герпес и микоплазмоз заслуженно занимают первое место в списке причин инфекционно-воспалительных болезней у новорожденных.
Какими бы ни были последствия болезней, они всегда меняют жизнь женщины к худшему. Например, невылеченные вагиниты в десятки раз увеличивают вероятность выкидыша, ранних родов, преждевременного излития околоплодных вод, заражения малыша, в то время как он еще находится в материнской утробе. После родов велика опасность абсолютного нарушения микрофлоры влагалища, а значит, развития сепсиса, метроэндометрита, перитонита. Более того, инфицирование плода способно повлечь за собой широкий спектр самых разных воспалительных процессов, которые скажутся на иммунитете малыша и микрофлоре его кишечника. Согласно медицинской статистике, хламидиоз, герпес и микоплазмоз заслуженно занимают первое место в списке причин инфекционно-воспалительных болезней у новорожденных.
Ниже мы расскажем об опасных осложнениях некоторых гинекологических болезней.
- Последствия хламидийной инфекции. Данная инфекция диагностируется у семидесяти процентов женщин, страдающих от воспаления. Эта цифра получена в результате десятилетних медицинских исследований и должна призвать каждую пациентку серьезнее относиться к своему здоровью.
 Хламидийная инфекция передается половым путем и обычно поражает уретру, парауретральные ходы, маточные трубы, протоки бартолиниевых желез, цервикальный канал, а при генерализованной форме — печень суставы и глаза. «Зловредность» недуга заключается в отсутствии ярко выраженных симптомов — женщина не чувствует, что с организмом происходит что-то неладное, в то время как недуг принимает хроническую форму. В конечном итоге невылеченный хламидиоз в большинстве случаев заканчивается трубным бесплодием или неспособностью выносить малыша. Если женщине все-таки удалось забеременеть, велик риск инфицирования плода, что практически всегда влечет за собой различные патологии легких, глаз, горла и других органов младенца. К сожалению, выявить данное гинекологическое заболевание в мазке невозможно в 9 из 10 случаев, поэтому, при лечении гинекологических болезней, в клинике используются более эффективные диагностические методы — особые сыворотки, ИФА, ПЦР.
Хламидийная инфекция передается половым путем и обычно поражает уретру, парауретральные ходы, маточные трубы, протоки бартолиниевых желез, цервикальный канал, а при генерализованной форме — печень суставы и глаза. «Зловредность» недуга заключается в отсутствии ярко выраженных симптомов — женщина не чувствует, что с организмом происходит что-то неладное, в то время как недуг принимает хроническую форму. В конечном итоге невылеченный хламидиоз в большинстве случаев заканчивается трубным бесплодием или неспособностью выносить малыша. Если женщине все-таки удалось забеременеть, велик риск инфицирования плода, что практически всегда влечет за собой различные патологии легких, глаз, горла и других органов младенца. К сожалению, выявить данное гинекологическое заболевание в мазке невозможно в 9 из 10 случаев, поэтому, при лечении гинекологических болезней, в клинике используются более эффективные диагностические методы — особые сыворотки, ИФА, ПЦР. - Последствия герпеса. Герпес, который не был обнаружен и вылечен вовремя, чрезвычайно опасен как для матери, так и для малыша.
 Нередко у плода начинаются отклонения в развитии, развиваются разного рода патологии. Будущая мать может столкнуться с выкидышем на ранних сроках, преждевременными родами и появлением плацентарной недостаточности. Игнорировать подобные угрозы не следует, так как с каждым годом случаи внутриутробного инфицирования ребенка герпесом увеличиваются в геометрической прогрессии. Самое страшное развитие событий может повлечь за собой смерть малыша. Именно поэтому огромное значение имеет обследование обоих родителей на гинекологические болезни на этапе планирования беременности. Только здоровые родители способны родить здорового ребенка.
Нередко у плода начинаются отклонения в развитии, развиваются разного рода патологии. Будущая мать может столкнуться с выкидышем на ранних сроках, преждевременными родами и появлением плацентарной недостаточности. Игнорировать подобные угрозы не следует, так как с каждым годом случаи внутриутробного инфицирования ребенка герпесом увеличиваются в геометрической прогрессии. Самое страшное развитие событий может повлечь за собой смерть малыша. Именно поэтому огромное значение имеет обследование обоих родителей на гинекологические болезни на этапе планирования беременности. Только здоровые родители способны родить здорового ребенка. - Последствия цитомегаловируса. Заражение ребенка в период внутриутробного развития чревато нешуточными последствиями. Как правило, врачи настоятельно рекомендуют прервать беременность, так как вероятность возникновения различных уродств составляет 50%.
- Последствия вируса папилломы человека. Специалисты утверждают, что иногда болезнь способна стать причиной раковых образований, которые довольно сложно вылечить окончательно.

признаков того, что вам нужно обратиться к гинекологу
Автор: Джон МакКенна
Женщинам рекомендуется ежегодно консультироваться с гинекологом, начиная примерно с 15 лет, проходить полный ежегодный осмотр, начиная примерно с 21 года, и сдавать анализы на шейку матки. рак каждые несколько лет после этого. Но что, если между встречами возникают проблемы, которые вас немного беспокоят?
Ваши вагинальные симптомы могут не нуждаться в лечении. Или у вас может быть легкая инфекция, которая легко поддается лечению. Но без внимания гинеколога даже легкая инфекция может стать более серьезной проблемой. Кроме того, вагинальные симптомы иногда являются признаком более серьезных заболеваний.
Вот девять симптомов и ситуаций, при которых следует как можно скорее обратиться к гинекологу.
1. Болезненные менструации. Ежемесячные менструации действительно неприятны для многих женщин. Из-за спазмов внизу живота, боли в груди и головных болей эти несколько дней могут показаться вечностью. Но что, если менструация станет еще более болезненной и затянется? Это может указывать на эндометриоз (когда в матке накапливается дополнительная ткань, вызывающая кровотечение и отек) или миому (рост клеток и ткани в матке).
Но что, если менструация станет еще более болезненной и затянется? Это может указывать на эндометриоз (когда в матке накапливается дополнительная ткань, вызывающая кровотечение и отек) или миому (рост клеток и ткани в матке).
Гинеколог может диагностировать эти состояния и составить план лечения.
2. Вагинальное кровотечение. Это нормально, когда у женщин появляются кровянистые выделения в первые несколько месяцев после начала применения определенных методов контроля над рождаемостью, а также обильные менструации по мере приближения менопаузы. Но если у вас неожиданное вагинальное кровотечение — например, после менопаузы — вам следует обратиться к гинекологу, чтобы выяснить причину.
3. Начало или возобновление секса. Гинеколог может сообщить вам о рисках, которые вам следует учитывать. Например, если вам меньше 18 лет или вы думаете, что будете заниматься сексом более чем с одним человеком, у вас повышенный риск заболеть раком в результате инфекции ВПЧ. ВПЧ является наиболее распространенным вирусом, передающимся половым путем.
ВПЧ является наиболее распространенным вирусом, передающимся половым путем.
Некоторые заболевания, передающиеся половым путем, также повышают риск бесплодия и рака. Гинеколог напомнит вам об этом риске, если вы захотите возобновить половую жизнь после лечения ЗППП.
4. Бугорки и волдыри. Если вы видите или чувствуете шишку во влагалище или волдырь на половых губах или вокруг них (кожные складки вокруг влагалища), рекомендуется обратиться к гинекологу. Шишка может быть не более чем вросшим волосом, но это также может быть генитальная бородавка, которая представляет собой небольшую припухлость, вызванную ЗППП. Небольшой, но болезненный волдырь, который исчезает через пару недель, но снова появляется, может быть поражением, сопровождающим генитальный герпес.
Гинеколог может сказать вам, является ли проблема незначительной или состоянием, которое потребует вашего пристального внимания в течение длительного времени.
5. Проблемы с грудью. Гинеколог может посоветовать, является ли новая опухоль, повышенная чувствительность или выделения в груди поводом для беспокойства по поводу рака. В большинстве случаев эти состояния не являются злокачественными, особенно если у вас не было менопаузы.
Гинеколог может посоветовать, является ли новая опухоль, повышенная чувствительность или выделения в груди поводом для беспокойства по поводу рака. В большинстве случаев эти состояния не являются злокачественными, особенно если у вас не было менопаузы.
6. Вагинальный запах. Вы заметили, что из влагалища исходит особенно неприятный запах? Или ваш обычный запах из этой области изменился таким образом, что он не такой неприятный, но сохраняется в течение нескольких дней? Вы должны сообщить об этом своему гинекологу, даже если разговор вызывает у вас дискомфорт. Возможно, вы имеете дело с бактериальным ростом или вагинальной инфекцией, для лечения которой требуются лекарства, отпускаемые по рецепту.
7. Дискомфорт во время секса. Это еще одна тема, которую трудно обсуждать, но гинеколог хорошо знаком с этой проблемой. Скажем, вы испытываете сухость во время секса. Если вы моложе, ваш гинеколог может изменить рецепт противозачаточных средств, включив в него больше полового гормона, называемого эстрогеном. Если у вас уже наступила менопауза, врач может назначить вагинальный эстроген или порекомендовать различные виды лубрикантов.
Если у вас уже наступила менопауза, врач может назначить вагинальный эстроген или порекомендовать различные виды лубрикантов.
Если у вас возникают боли или кровотечение во время секса, ваш гинеколог может порекомендовать лубрикант, другой подход к сексу или другую альтернативу.
8. Низкое либидо. Иногда заболевание или лекарства, которые вы принимаете, снижают ваш интерес к сексу в качестве побочного эффекта. Работа или семейный стресс, а также продолжительность ваших отношений также могут лишить вас желания. Гинеколог может диагностировать, почему ваше либидо ушло, и порекомендовать шаги, которые помогут его восстановить.
9. Недержание. У женщин любого возраста может быть недержание мочи (случайная утечка мочи или кала), но чаще это случается в возрасте 50–60 лет и после менопаузы. Также это может случиться после родов, особенно если ребенок был крупный или врачу нужно было использовать щипцы или вакуум. Гинеколог может предложить лечение, такое как поведенческая терапия или мышечная релаксация, изменение диеты, лекарства или хирургическое вмешательство, или направить вас к специалисту.
Симптомы гинекологических заболеваний
Гинекологическое заболевание на самом деле является общим названием многих заболеваний, связанных с женскими половыми органами. Общие признаки гинекологических заболеваний, такие как зуд в области половых органов, синие выделения и неприятный запах, необычные вагинальные кровотечения. Однако большинство женщин достаточно субъективны, часто задерживаются при медицинском осмотре, что приводит к серьезным последствиям для репродуктивного здоровья и прямой угрозе жизни.
Доктор Фам Тхи Нгок Тайет
10.08.2018 14:42:00
1. Общие признаки гинекологических заболеваний
Общие признаки гинекологических заболеваний | Сигнал | Общие гинекологические заболевания | Гинекологический рак | |
Аномальное вагинальное кровотечение: — Кровотечение даже не в менструальный цикл. — Кровотечение между менструациями, после полового акта или после менопаузы. — Количество крови слишком много или намного меньше, чем в предыдущем цикле. | — ЗППП (заболевания, передающиеся половым путем). — Инфекция шейки матки или слизистой оболочки матки. — Миомы или полипы шейки матки, полипы просвета. Синдром поликистозных яичников (СПКЯ). |
| |
| Ощущение газообразования, тошнота, боль в животе или в спине, утомляемость, повышение температуры тела. | — Общие проявления в менструальный период. | Рак яичников. | |
| Частые боли в спине, боли внизу живота или давление в области таза, постоянное мочеиспускание. | — Рак эндометрия. — Эндометриальный оптимизм. — Фибромы. | — Рак яичников. — Рак матки.
| |
— Много мочиться. — Частые запоры. — Острая диарея.
| — Рак эндометрия. — Эндометриальный оптимизм. — Фибромы. — Пролапс. — Инфекции мочевыводящих путей. | — Рак яичников. — Рак влагалища. | |
— Зуд, жжение или боль вульвы. — Вульварная боль, сопровождающаяся сыпью, язвами и бородавками. — Боль во время секса. | -Вагинит. — Вульводиния. — ЗППП (заболевания, передающиеся половым путем). | — Рак вульвы. | |
— Увеличение выделений из влагалища. — Выделения из влагалища имеют необычный запах. — Кровавое выделение слизи. | — Вагинальные инфекции. — Вагинит, вызванный грибком. — Хламидиоз или ЗППП. Воспалительные заболевания органов малого таза (ВЗОМТ). — Трихомонады. | — Рак шейки матки. — Рак эндометрия | |
| — Боль после секса | — Вагинит, цервицит. | — Рак шейки матки | |
— Нерегулярные менструации. — Частые боли в пояснице. | — Фибромы. |
По статистике до 80% вьетнамских женщин имеют гинекологические инфекции в репродуктивном возрасте. При котором вагинит является наиболее частым заболеванием, возникающим как у людей, имеющих, так и не имевших половых контактов. Вагинит — это воспаление влагалища, которое часто приводит к необычным выделениям, зуду или жгучей боли. Основная причина связана с повторяющимися в повседневной жизни вредными привычками, такими как неправильное мытье половых органов или использование негигиеничной воды для купания, поздний сон, задержка мочи, злоупотребление противозачаточными таблетками, давление и стресс. Вагинит имеет много типов, если путаница между симптомами может лечиться бесконечно и вызывать множество осложнений.
Типы вагинитов | Знаки | Заражение половым путем |
Бактериальный вагиноз (чрезмерный рост анаэробных бактерий по сравнению с хорошими бактериями, дисбаланс колонизации бактерий во влагалище). | — Поврежденный газ белого или серого цвета, жидкий, с рыбным запахом. — Симптомы ухудшаются после секса. | № |
Грибковый вагинит (в основном вызывается грибками семейства Candida, которые могут присутствовать во влагалище, до 75% женщин болели им хотя бы один раз в жизни и 45% из них заразились им повторно). | — Густые выделения без запаха или без запаха. — Зуд в области гениталий. — Некоторые люди испытывают боль после мочеиспускания, боль во время или после секса. | Да |
Вагинит, вызванный плетью (Trichomonas vaginalis, живущая в половых органах). | — Поврежденный газ желтого или зеленого цвета с неприятным запахом. — Зуд и болезненность вагинального канала и вульвы. — Сильная боль при мочеиспускании. — Дискомфорт внизу живота. — Боль после секса. Однако у многих женщин симптомы отсутствуют. | Да |
Вагинит, вызванный Chlamydia (инфекция, вызываемая бактериями Chlamydia trachomatis). | У большинства из них не было никаких отклонений. У небольшого количества людей есть: — Необычный поврежденный газ, странный запах. — Болезненное мочеиспускание, гной, повторное мочеиспускание. | Да |
Признаки гинекологического воспаления: воспаленные вульвы, покраснение слизистой влагалища, обильное выделение жидкости, белый налет по типу сыворотки.
Независимо от вида вагинита они всегда чувствуют себя некомфортно и напряженно
Это заболевание также влияет на активность супружеской пары, особенно снижая способность к зачатию, отрицательно влияя на репродуктивное здоровье.
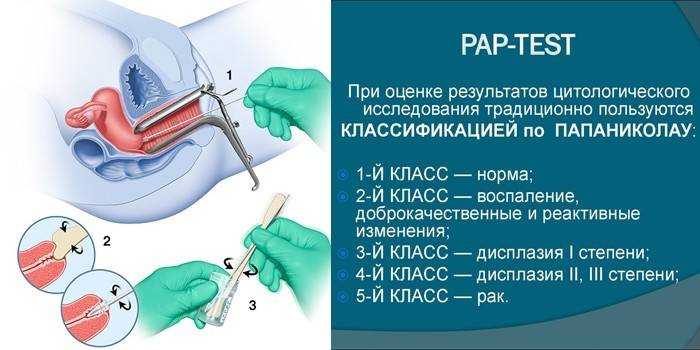
3. Самый распространенный гинекологический рак Рак шейки матки – это рак, с которым чаще всего сталкиваются женщины, занимающий второе место в мире (после рака молочной железы). Заболевание чаще встречается у женщин среднего возраста 35-40 лет. Однако в последние годы частота вспышек заболевания имеет тенденцию к омоложению.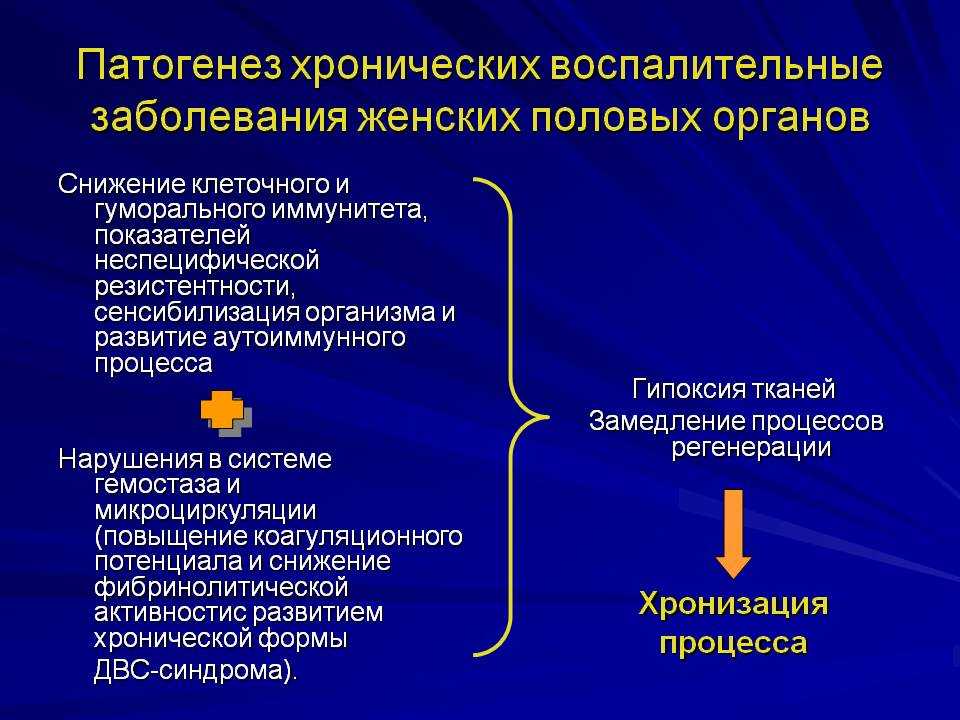 Большинство случаев вызвано заражением вирусом ВПЧ (разновидность вируса папилломы человека, передающегося половым путем). На ранних стадиях болезнь обычно не имеет или имеет мало специфических симптомов. Признаки заболевания появляются только при развитии злокачественных клеток: боли внизу живота и в полости малого таза, вагинальные кровотечения или зловонные выделения.
Большинство случаев вызвано заражением вирусом ВПЧ (разновидность вируса папилломы человека, передающегося половым путем). На ранних стадиях болезнь обычно не имеет или имеет мало специфических симптомов. Признаки заболевания появляются только при развитии злокачественных клеток: боли внизу живота и в полости малого таза, вагинальные кровотечения или зловонные выделения.
Поскольку рак шейки матки сильно поражает матку, во время лечения по какой-то причине пациенту необходимо удалить матку, чтобы сохранить свою жизнь. Это непреднамеренно лишает женщину права на материнство. Кроме того, больной может умереть и от рака шеи, который дал метастазы, поразив другие органы тела, вызвав: бронхиальную обструкцию, дыхательную недостаточность, опухоли, сдавливающие желудок, кишечную непроходимость. Несмотря на опасность, этот рак легко предотвратить. Женщинам необходимо регулярно проходить гинекологические осмотры, проводить скрининговые анализы или делать прививки от рака шейки матки, чтобы снизить заболеваемость.
Вакцинация снижает риск рака шейки матки в будущем
4. Что делать при появлении признаков гинекологического заболевания?При обнаружении каких-либо необычных признаков следует немедленно обратиться к авторитетному гинекологу для консультации и обследования с помощью необходимых анализов (влагалищного секрета, мочи, крови, клеток шейки матки). Вы должны уделять внимание регулярному и правильному очищению области половых органов. Не делайте спринцевания глубоко во влагалище, не используйте самовольно мыло с высоким рН. При этом выбирайте удобное белье, избегайте ношения слишком тесного и влажного белья.
Кроме того, женщины должны проходить регулярные гинекологические осмотры каждые 6 месяцев или хотя бы раз в год, чтобы:
В Хошимине многие люди выбрали международную клинику CarePlus как надежное место для посещения. Специалист по акушерству и гинекологии обеспечивает точную диагностику, эффективное лечение гинекологических и акушерских заболеваний, консультации по планированию семьи и скрининг рака.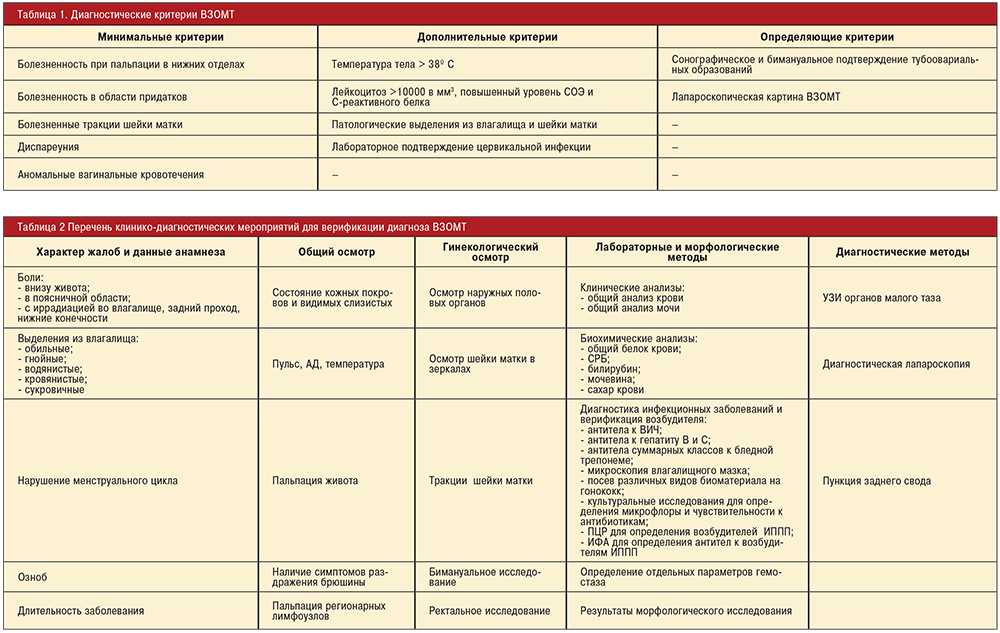
В CarePlus вы можете быть полностью уверены в команде врачей и качестве обслуживания
При необычных гинекологических симптомах или необходимости периодического гинекологического осмотра женщины могут обратиться на бесплатную горячую линию 1800 6116, чтобы записаться на прием прямо в престижную систему клиник CarePlus.
Похожие сообщения
Медицинские осмотры, которые должны проходить все женщиныКаковы наиболее распространенные гинекологические проблемы и симптомы?
Phụ nữ Việt nói chung thường có tâm lý e ngại, xấu hổ mỗi lần được đề cập đến việc đi kham phụ khoa.
 Thế nhưng, nếu thử đặt lên bàn cân, liệu các mối lo lắng không nên có đấy có sánh bằng tác hại các căn bệnh phụ khoa đối với sức khỏe sinh sản và sức khỏe gia đình của bạn. Phụ Nữ Cần Kham Phụ Khoa Định Kỳ Để Bảo Vệ Sức Khỏe
Thế nhưng, nếu thử đặt lên bàn cân, liệu các mối lo lắng không nên có đấy có sánh bằng tác hại các căn bệnh phụ khoa đối với sức khỏe sinh sản và sức khỏe gia đình của bạn. Phụ Nữ Cần Kham Phụ Khoa Định Kỳ Để Bảo Vệ Sức Khỏe К Доктор Фам Тхи Нгок Туйет
Кому следует и не следует делать прививку от ВПЧ?Рак шейки матки является одним из наиболее распространенных видов рака у женщин в возрасте от 40 до 60 лет.
 Однако возбудитель, вызванный вирусом ВПЧ, мог существовать незаметно. Таким образом, правильное получение вакцины против ВПЧ с самого начала является для женщин наиболее эффективным способом активной профилактики этого опасного заболевания.
Однако возбудитель, вызванный вирусом ВПЧ, мог существовать незаметно. Таким образом, правильное получение вакцины против ВПЧ с самого начала является для женщин наиболее эффективным способом активной профилактики этого опасного заболевания. К Доктор Фам Тхи Нгок Туйет
Последние сообщения
Секреты защиты от заболеваний, передающихся половым путем (ЗППП)Тенденция воздействия сексуальных вопросов становится все более распространенной. Между тем, информации о заболеваниях, передающихся половым путем (ЗППП), вызванных небезопасным «воздействием», уделялось мало внимания.
 Некоторые условия могут даже увеличить риск рака для мужчин и женщин. Стабилизация пищеварения и восстановление здоровья после праздников Тет для детей
Некоторые условия могут даже увеличить риск рака для мужчин и женщин. Стабилизация пищеварения и восстановление здоровья после праздников Тет для детей Во время праздника Тет дети могут подолгу отдыхать, есть любимые блюда, поздно ложиться спать и больше смотреть телевизор. Поэтому во время Тэт из-за нездорового образа жизни быстро возникают расстройства пищеварения, такие как вздутие живота, диарея и запоры. Чтобы ребенок был здоров и рад приветствовать Тет, родителям нужен план медицинского обслуживания и соответствующее питание, чтобы помочь предотвратить расстройства пищеварения у ребенка. Вот некоторая информация для родителей: Повышение устойчивости ребенка к сезонной погоде доставки
У детей незрелая иммунная система, поэтому они очень восприимчивы к респираторным заболеваниям, таким как грипп, простуда, пневмония, бронхит и некоторые желудочно-кишечные инфекции.
 .. Особенно вблизи Тета, когда погода становится холодной, добавляется больше привычек. Изменения в деятельности и пищевых привычках во время длительных каникул делают детей более восприимчивыми к болезням. Поэтому решение проблемы повышения сопротивляемости детей снижению риска заболеваний вызывает озабоченность многих родителей. 5 «Секретов», которые помогут вашему малышу сохранить здоровье и отпраздновать Тэт в кругу семьи
.. Особенно вблизи Тета, когда погода становится холодной, добавляется больше привычек. Изменения в деятельности и пищевых привычках во время длительных каникул делают детей более восприимчивыми к болезням. Поэтому решение проблемы повышения сопротивляемости детей снижению риска заболеваний вызывает озабоченность многих родителей. 5 «Секретов», которые помогут вашему малышу сохранить здоровье и отпраздновать Тэт в кругу семьи Семьи часто устраивают вечеринки и веселые мероприятия во время длинного праздника Тет. Дети будут объектом значительного влияния на ритм жизни. Прием пищи и питья будет «нарушаться», поэтому также возрастает риск заболеваний и инфекций органов дыхания и пищеварения, что вызывает беспокойство у многих родителей.
К Доктор Ле Тхи Ким Зунг
Остерегайтесь респираторных заболеваний, «нападающих» на ваших детей в холодную погоду. Что делать родителям, чтобы не допустить болезни малыша?«Респираторная болезнь» — одна из самых распространенных детских болезней. Особенно в конце года, когда наступают холода, низкая температура благоприятна для бактерий и вирусов, вызывающих развитие респираторных заболеваний и поражающих слабо сопротивляющихся детей. Поэтому родителям следует обратить внимание на симптомы и лечение заболеваний уха, горла и носа у детей, чтобы избежать осложнений.