Молочница (вагинальный кандидоз): симптомы, причины и как лечить
Молочница представляет собой заболевание, развивающееся в результате заражения грибковыми бактериями. Возбудитель постоянно находится в организме, но при определенных условиях начинает активно размножаться, вызывая воспалительный процесс. Чтобы вовремя начать лечение, важно понимать, от чего бывает молочница, как она проявляется и что делать при заболевании.
Что такое молочница?
Такая болезнь, как молочница, всегда развивается при грибковой флоре. Также патология называется вагинальный кандидоз. Грибки Candida в норме всегда находятся на поверхности слизистой половых органов, но при изменении микрофлоры меняется и их количество, что вызывает определенные симптомы. Выделяют две основных формы патологии:
- Острый воспалительный процесс с яркой симптоматикой.
- Хронический процесс, когда признаки молочницы то появляются, то пропадают.

Каждая форма имеет свои особенности и требует индивидуального подхода в лечении.
Причины развития молочницы
Заболевание никогда не развивается при наличии только одной причины. Это всегда комплекс провоцирующих факторов. Под их влиянием резко уменьшается количество полезной флоры и возрастает численность патологической. Возможными причинами возникновения молочницы являются:
- Длительный прием лекарственных препаратов без контроля микрофлоры.
- Резкое снижение иммунных сил.
- Изменение гормонального фона.
- Нарушения обменных процессов.
- Хронические патологии.
Характерно, что молочница часто сопровождает такие патологии, как тонзиллит, ожирение, сахарный диабет, цирроз, длительный антибактериальный курс или гормональных препаратов, беременность, недостаток веса.
- Нарушение личной гигиены.
- Редкая смена гигиенических прокладок, тампонов.
- Использование синтетического белья.
- Применение дезодорированных средств гигиены.
Помимо перечисленного, провоцирующим фактором будет и чрезмерное количество углеводов в рационе. В этом случае молочница может развиться как у взрослого человека, так и у новорожденного ребенка. Дети чаще получают первичное заражение при прохождении через родовые пути, а заболевание обостряется по причине слабого иммунитета. Зная, что вызывает молочницу, значительно проще выполнять меры профилактики.
Виды молочницы
Грибковая инфекция может поразить абсолютно любую часть тела. Поверхностная форма развивается с поражением ногтей и слизистых. Системная вовлекает внутренние органы. Крайне тяжелая форма или кандидозный сепсис, когда грибок поражает весь организм.
- Носительство характеризуется отсутствием признаков воспаления, но в результате диагностики определяется большое количество грибков на слизистой оболочке половых органов или полости рта.
- Острая форма считается также начальной. Она не вызывает осложнений и легко поддается лечению.
- Хроническая протекает длительно, плохо отвечает на лекарственные препараты. Клиника может быть выражена неярко, но по результатам анализов выявляется большое количество грибка. Подобрать лечение такой формы особенно сложно. Чаще она выявляется у женщин.
- Врожденная форма отмечается у детей. Симптоматика зависит от степени зараженности. Иногда это локальные поражения, но не исключен грибковый сепсис.
Помимо перечисленного, выделяется рецидивирующая форма, когда патология часто обостряется с соответствующей клиникой, и персистирующая, то есть вялотекущее заболевание с редкими обострениями, связанными с определенным фактором, например, перед началом менструации. В зависимости от локализации возможно поражение кожи, слизистой, ногтей, внутренних органов. Особенно часто выявляется воспаление половых органов, межпальцевых промежутков, поражение фолликул. Не исключен пеленочный и повязочный кандидоз. При поражении слизистой оболочки возможно вовлечение пищевода, ротовой полости, прямой кишки, желудка, слизистой влагалища, головки полового члена. Встречаются формы, которые пациенты редко связывают с привычным понятием молочницы, тогда как причиной их развитии являются те же грибки Candida. Это поражение каймы губ, уголков рта, глотки. Более редкими формами можно назвать кандидоз ушей, сердца, мозговых оболочек, легких и почек или мочевого пузыря.
В зависимости от локализации возможно поражение кожи, слизистой, ногтей, внутренних органов. Особенно часто выявляется воспаление половых органов, межпальцевых промежутков, поражение фолликул. Не исключен пеленочный и повязочный кандидоз. При поражении слизистой оболочки возможно вовлечение пищевода, ротовой полости, прямой кишки, желудка, слизистой влагалища, головки полового члена. Встречаются формы, которые пациенты редко связывают с привычным понятием молочницы, тогда как причиной их развитии являются те же грибки Candida. Это поражение каймы губ, уголков рта, глотки. Более редкими формами можно назвать кандидоз ушей, сердца, мозговых оболочек, легких и почек или мочевого пузыря.
Симптомы молочницы
Характерным признаком являются зуд в области поражения. Как правило, присутствует целый симптомокомплекс. Так, первыми симптомами молочницы будут:
- Гиперемия слизистой оболочки. Выявляется в ходе гинекологического осмотра.

- Боль при молочнице возникает в момент полового акта или проведения гигиенических процедур. Возможны неприятные ощущения при мочеиспускании.
- Отечность особенно выражена при запущенной форме патологии.
- Выделения при молочнице белые, творожистые.
Важно отметить, что иногда патология протекает со стертой клиникой, когда имеется, например, только зуд при молочнице и небольшие выделения. Иногда присоединяется запах при молочнице, характеризующийся как кислый. Кроме того, симптомы могут отсутствовать полностью, особенно когда имеется персистентная форма. Игнорирование симптоматики ведет к хронитизации процесса. Такую форму особенно сложно вылечить. Поэтому уже при первых признаках важно посетить гинеколога и выяснить, как бороться с молочницей и какие есть меры профилактики. У новорожденных молочница может вовлекать слизистую полости рта и языка. При этом появляется белый налет, при попытке снятия которого отмечаются участки покраснений и отчетности. Дети при заболевании капризные, могут отказываться от еды, плохо спят.
Дети при заболевании капризные, могут отказываться от еды, плохо спят.
Диагностика заболевания
Проявления молочницы всегда характерны, но это не значит, что при возникновении опасных симптомов женщина может самостоятельно начинать прием препаратов. Существуют и иные патологии, протекающие со схождений клиникой. Даже зная, как определить молочницу у женщины, нельзя заниматься самолечением. В первую очередь, важно посетить хорошего гинеколога (в Москве: Солнцево +7 (495) 212-92-92, Речной вокзал +7 (495) 645-86-86, Орехово +7 (495) 212-09-90). Уже во время осмотра врач сможет выявить отечность тканей, наличие выделений. В то же время, при постоянной молочнице важно идти на прием во время обострения, а не в период ремиссии, чтобы клиника была яркая. В обязательном порядке назначается лабораторный анализ. То, как выглядит молочница в мазке, зависит от формы патологии, соотношения грибков и иных микроорганизмов.
- Посев на определение типа грибка.
- ИФА на выявление антител.
- ПЦР, определяющее ДНК инфекции.
Даже если ранее женщина уже переболела молочницей, нельзя повторно использовать те же препараты, так как грибки легко адаптируются к лекарственным средства и терапия будет уже неэффективна. Именно это объясняет тот факт, что часто женщины обращаются к врачу, когда уже имеется сильная молочница с яркой симптоматикой. Записывайтесь на прием в наши клиники — наши врачи успешно лечат молочницу с гарантией!
Запись через WhatsApp:
- Солнцево
- Речной вокзал
- Беломорская
Адреса клиник:
Москва, Беломорская д. 26.
Москва, Солнцевский проспект д. 19. Стоимость приема: 2 300 ₽
19. Стоимость приема: 2 300 ₽
Москва, Маршала Захарова д. 10,к.1. Стоимость приема: 2 300 ₽
Важное
Молочница во влагалище считается особенно распространенной формой. С ней сталкивались практически все женщины. Но несмотря на это, остается немало вопросов и связанных с ними мифов о патологии. Можно выделить некоторые важные моменты, о которых должны знать все:
- Сексом при молочнице заниматься можно, но только в презервативе. В то же время, зуд и неприятные ощущения вряд ли принесут удовольствие.
- Считается, что одной таблеткой можно вылечить частую молочницу. Но этот метод помогает только при начальной форме патологии. В остальных случаях лечение комплексное и длительное.
- Часто возникает вопрос, лечится ли молочница кисломолочными продуктами. Нет, этот метод неэффективен.
- Перед месячными часто возникает обострение заболевания по причине смены гормонального фона и снижения иммунитета.

- Воспаление может возникнуть на фоне выраженного стресса, что также объясняется снижением иммунитета.
Диета при молочнице
Несмотря на то, что патология охватывает половые органы, при ней также важна диета. При выявлении молочницы у девушки рекомендуется снизить количество простых углеводов. Это сахар, кондитерские изделия, варенье, сухофрукты, шоколад, продукты, содержащие большое количество крахмала. Подобные ограничения нужно соблюдать на протяжении трех месяцев. Помимо этого, рекомендуется снизить количество острых специй, продуктов с красителями, дрожжевых продуктов и напитков, сладких газировок, крепкого кофе и чая. Особенно важно отказаться от алкоголя, после употребления которого очень часто возникает молочница.
Лечение молочницы у женщин
Несмотря на то, что последствия молочницы не несут прямой угрозы здоровью больного, важно при первых признаках обращаться к врачу. Постоянный зуд и жжение снижают качество жизни и ухудшают настроение. Если начальную стадию можно вылечить быстро и навсегда, то от хронической избавиться крайне сложно.
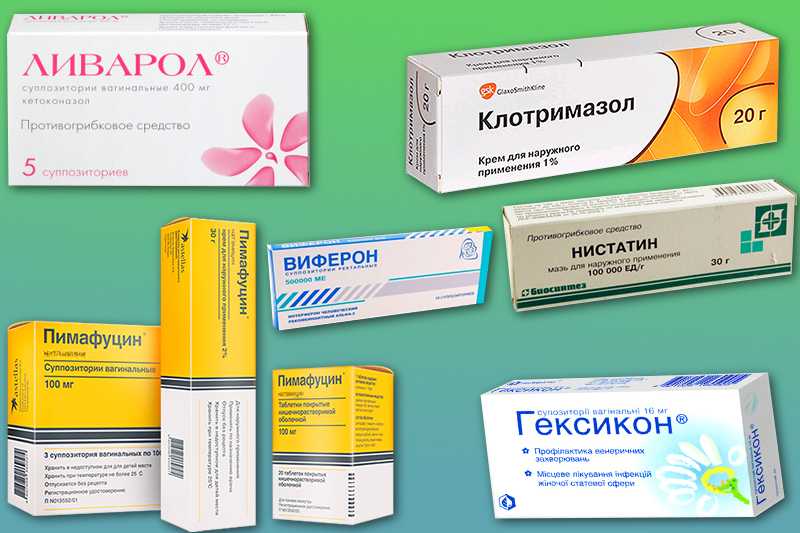
Лечение молочницы у женщин и мужчин зависит от стадии патологии. При начальной форме и своевременном обращении можно обойтись местными средствами. Это противогрибковые свечи, мази и таблетки. После окончания терапии важно повторно сдать анализы. При хронической форме лечение курсовое и направлено не только на устранение грибка, но и на нормализацию микрофлоры. Оно в обязательном порядке включает:
Постоянный зуд и жжение снижают качество жизни и ухудшают настроение. Если начальную стадию можно вылечить быстро и навсегда, то от хронической избавиться крайне сложно.
Лечение молочницы у женщин и мужчин зависит от стадии патологии. При начальной форме и своевременном обращении можно обойтись местными средствами. Это противогрибковые свечи, мази и таблетки. После окончания терапии важно повторно сдать анализы. При хронической форме лечение курсовое и направлено не только на устранение грибка, но и на нормализацию микрофлоры. Оно в обязательном порядке включает:
- Терапию для устранения дисбактериоза кишечника.
- Препараты для повышения иммунитета.
- Строгое соблюдение гигиены.
- Отказ от антибактериальных средств.
- Отличный эффект дают магнитотерапия, электрофорез и дарсонваль.
Крайне аккуратно подходят к выбору препарата для лечения беременных. Как правило, выбор останавливают на местных средства. Поэтому то, чем лечить молочницу даже при локализации в полости рта, должен решать гинеколог.
Поэтому то, чем лечить молочницу даже при локализации в полости рта, должен решать гинеколог.
Профилактика после лечения
При посещении врача важно выяснить, сколько длится молочница и как избежать повторного заболевания. Как правило, профилактика включает:
- Правильное питание.
- Профилактику дисбактериоза кишечника.
- Половую жизнь с постоянным партнером.
- Тщательную гигиену.
- Применение антибиотиков строго по показаниям в комплексе с противогрибковыми средствами.
- Тщательный выбор нижнего белья.
- Своевременное лечение хронических патологий, особенно эндокринной системы.
Молочница часто беспокоит женщин и не редко выявляется у детей. Патология легко поддается лечению, если вовремя посетить врача и тщательно соблюдать назначения. Без терапии заболевание хронитизируется и избавиться от него будет сложно.
Телефоны для записи и адреса:
- Солнцево+7 (495) 212-92-92
Солнцевский пр-т., д. 19 - Орехово+7 (495) 212-09-90
Маршала Захарова, д.10 к.1 - Беломорская+7 (495) 645-86-86
Беломорская, д. 26
Молочница у женщин причины, симптомы
Лечение кандидоза в клинике Визус-1
Вульвовагинальный кандидоз (молочница) — это воспаление слизистой оболочки вульвы, влагалища, уретры( мочеиспускательный канал), промежности.
Возбудитель этого заболевания- грибок рода Candida.
Наиболее часто возбудителем является сandida albicans, второе место по частоте занимает candida glabrata. Вульвовагинальный кандидоз является распространенным заболевание, как известно, более 2/3 женщин нашей планеты , хотя бы 1 раз в жизни страдали молочницей.
Симптомы у женщин:
Как правило, появляются такие жалобы:
— зуд, жжение в области наружных половых органов, причем эти жалобы часто усиливаются во второй половине дня, во время сна, после полового акта, во время менструации, длительной ходьбе.
— диспареуния- болезненные ощущения во время полового акта.
— творожистые выделения серо-белого цвета из половых путей.
— расстройства мочеиспускания.
Виды молочницы у женщин
1. Острый вульвовагинальный кандидоз- симптомы впервые возникли, длящиеся не более 2-х месяцев.
2. Хронический рецидивирующий кандидоз, характеризующийся 4 и более рецидивами в течение 1 года.
3. Кандидозоносительство, т.е. когда в мазке у женщин выделяются почкующиеся формы грибка, а клинических проявлений нет(нет выделений, зуда, жжения)
Передается ли кандидоз половым путем? Кандидоз не передается половым путем, даже если у партнера выделяют идентичные виды грибов при обследовании. Лечение половых партнеров проводится только в случае развития кандидозного баланопостита.
Причины:
1.Нерациональный прием антибиотиков широкого спектра действия.
2.Неадекватная контрацепция(частое использование спермицидной контрацепции, длительно стоящие внутриматочные спирали,прием высокодозированных оральных контрацептивов т. к. высокий уровень эстрогенов , обуславливает увеличение гликогена, а это благоприятно для роста грибов candida, также способствует прикреплению к эпителию влагалища этих грибов.
к. высокий уровень эстрогенов , обуславливает увеличение гликогена, а это благоприятно для роста грибов candida, также способствует прикреплению к эпителию влагалища этих грибов.
3.Беременность.
4.Сахарный диабет.
5.Ношение синтетического облегающего белья.
6.Гигиенические прокладки.
7.Оральные половые контакты.
Наряду с перечисленными факторами риска основной причиной возникновения вульвовагинального кандидоза является ослабление иммунной защиты.
Лечение:
При острой форме кандидоза возможна только местная терапия в виде свечей, вагинальных таблеток, крема. Лечение хронической рецидивирующей молочницы обязательно должно проводиться в сочетании с противогрибковыми препаратами местного и системного ( таблетки) действия.
Лечение кандидоза, как правило, состоит из двух этапов: 1. купирование симптомов. 2. профилактика рецидивов с применением противогрибковых препаратов и вспомогательной терапии. На момент лечения молочницы следует исключить половую жизнь или использовать презерватив.
На момент лечения молочницы следует исключить половую жизнь или использовать презерватив.
Как защититься от молочницы?
— не принимать антибиотики без контроля врача;
— правильный выбор гормональной контрацепции;
— своевременное выявление и лечение соматических заболеваний;
— личная гигиена.
Кандидоз у женщин во время беременности
Беременность является фактором риска возникновения молочницы. Симптомы кандидоза у женщин во время беременности такие же как были описаны выше. Лечение нужно проводить обязательно и не только при наличии симтомов, но и при выявлении кандидозоносительства по результатам мазка. Почему обязательно, потому что грибок рода candida может привести к следующим осложнениям при беременности:
— преждевременные роды плацентит( воспаление оболочек плаценты),
-эндометрит-(воспаление слизистой оболочки матки)
-инфицирование новорожденного
Лечение молочницы у беременных проводится только местными препаратами (свечи, вагинальные таблетки)
Препараты системного действия (таблетки, которые нужно принимать внутрь), не используются, т. к обладают повреждающим действием на органы плода и могут вызвать аномалии развития
к обладают повреждающим действием на органы плода и могут вызвать аномалии развития
Препараты полиенового ряда разрешены с 1 триметра беременности, препараты группы азолов со 2 триместра.
Что нужно сделать при появлении симптомов молочницы у женщин?
При появлении симптомов впервые, характерных для молочницы, или если молочница беспокоит Вас уже не в первый раз, но все чаще и чаще, нужно сразу обратиться к гинекологу. Который на основании жалоб,осмотра, диагностических методов выявления грибка рода candida (мазок, посев, ПЦР-диагностики), поставит диагноз и назначит правильное лечение. Самостоятельное и бесконтрольное применение препаратов снижает эффективность лечения и приводит к возникновению побочных эффектов.
Отделение гинекологии в клинике Визус-1 работает без выходных с 08:00 до 20:00.
Цены на лечение
В клинике ведется прием по полису добровольного медицинского страхования (ДМС). Посмотреть список страховых компаний.
|
Vaginal Dhrush: причины, симптомы и лечение
в этой серии Вывод влагалища Обработка рецидивирующей молочницы бактериальный вагиноз Обработка и предотвращение BV
Вагинальная дыха инфекция влагалища и/или вульвы дрожжевым микробом под названием кандида. В этой брошюре мы расскажем о симптомах молочницы, а также о возможных методах ее лечения.
Что такое молочница?
Что такое вагинальная молочница?
Dr Rosemary Leonard MBEУ всех нас постоянно есть много микробов, живущих на поверхности или внутри нас. Некоторые из этих микробов полезны для нас — например, «дружественные» бактерии в кишечнике помогают нам переваривать пищу. Многие другие не причиняют никакого вреда или каких-либо симптомов, если только они не разрастаются слишком сильно.
Одним из этих микробов является тип дрожжей, семейство грибов под названием Candida spp, которые вызывают молочницу. Грибки любят теплые, влажные, безвоздушные места, и влагалище — идеальный дом для них. Небольшие числа Candida spp. обычно живут на коже и в области влагалища. В большинстве случаев они не вызывают никаких проблем. Однако иногда они размножаются и вызывают симптомы молочницы.
Грибки любят теплые, влажные, безвоздушные места, и влагалище — идеальный дом для них. Небольшие числа Candida spp. обычно живут на коже и в области влагалища. В большинстве случаев они не вызывают никаких проблем. Однако иногда они размножаются и вызывают симптомы молочницы.
Как можно заболеть молочницей?
Молочницу не называют инфекцией, передающейся половым путем, хотя иногда она передается во время полового акта. Чаще всего это разрастание дрожжей кандиды, которые уже были там, но не вызывали проблем. Молочница также может повлиять на вашу сексуальную жизнь, пока она не пройдет.
Иммунная система и безвредные микробы (бактерии), которые также обычно живут на коже и во влагалище, обычно останавливают Candida spp. от процветания. Однако, когда условия благоприятны для Candida spp., их количество размножается и может проникать во влагалище и вызывать симптомы молочницы. Это может быть связано с изменением бактерий во влагалище после приема антибиотиков. Или это может быть связано с гормональными изменениями или проблемами с вашей иммунной системой.
Или это может быть связано с гормональными изменениями или проблемами с вашей иммунной системой.
Большинство причин молочницы являются результатом Candida albicans , но иногда и другие виды Candida spp. например, Candida glabrata или Candida tropicalis .
Насколько распространена молочница?
До трех из четырех женщин болеют молочницей хотя бы один раз в жизни. В большинстве случаев он развивается без видимых причин. Тем не менее, некоторые факторы могут повысить вероятность развития молочницы. Влагалище содержит слизь и некоторые безвредные бактерии, которые помогают защитить влагалище от кандидозной инфекции (и других микробов). Эти естественные защитные механизмы могут быть изменены или нарушены определенными ситуациями:
- Если вы беременны.
- Если у вас диабет.
- Если вы принимаете антибиотики.
- Если у вас ослаблена иммунная система или она работает нормально. Например, если вы проходите курс химиотерапии по поводу некоторых видов рака, если вы принимаете высокие дозы стероидов и т.
 д.
д.
Таким образом, в этих ситуациях у вас может быть больше шансов получить симптомы молочницы и заболеть самой молочницей.
Почему у меня постоянно молочница?
Вы также можете быть более склонны к повторяющимся эпизодам молочницы (рецидивирующей молочнице), хотя у некоторых женщин возникают повторяющиеся эпизоды молочницы без явных триггеров. Если вы все же страдаете рецидивирующей молочницей, ваш врач может предложить другое лечение — более подробную информацию см. в отдельной брошюре «Лечение рецидивирующих дрожжевых инфекций (вагинальной молочницы)».
Существует определенная связь между молочницей и женским гормоном эстрогеном. Молочница гораздо чаще встречается в «репродуктивном возрасте», т. е. в период между началом менструаций и их прекращением в период менопаузы. Некоторые женщины склонны к молочнице в определенное время менструального цикла – например, перед менструацией. Гормональные изменения во время беременности делают молочницу более вероятной. Возможно, гормональные таблетки, такие как заместительная гормональная терапия (ЗГТ) и комбинированные оральные контрацептивы (КОК), делают вас более склонными к молочнице. Однако это еще не точно.
Возможно, гормональные таблетки, такие как заместительная гормональная терапия (ЗГТ) и комбинированные оральные контрацептивы (КОК), делают вас более склонными к молочнице. Однако это еще не точно.
Симптомы молочницы
Иногда симптомы молочницы незначительны и проходят сами по себе. Часто симптомы могут быть довольно раздражающими и не проходят без лечения противогрибковыми кремами.
Зуд
Зуд складок кожи за пределами влагалища (вульвы) является одним из наиболее распространенных симптомов молочницы. Также может быть зуд во влагалище.
Как узнать, есть ли у меня молочница?
Dr Rosemary Leonard MBEБолезненность
Также может быть болезненность вульвы. Иногда может быть больно мочиться и/или заниматься сексом. Если есть болезненность без зуда , это, скорее всего, имеет другую причину.
Выделения из влагалища
Также могут быть выделения из влагалища. Молочница – вторая по распространенности причина выделений из влагалища. (Наиболее распространенной причиной выделений из влагалища является бактериальный вагиноз. Дополнительную информацию см. в отдельной брошюре под названием «Бактериальный вагиноз».)
(Наиболее распространенной причиной выделений из влагалища является бактериальный вагиноз. Дополнительную информацию см. в отдельной брошюре под названием «Бактериальный вагиноз».)
Выделения при молочнице обычно сливочно-белые и довольно густые, могут напоминать творог, но иногда бывают водянистыми. Это может усилить зуд, покраснение, дискомфорт или боль вокруг вульвы. Выделения при молочнице обычно не пахнут.
Тяжелые симптомы молочницы
Симптомы молочницы, указывающие на довольно тяжелую форму, включают:
- Покраснение (эритема) — обычно вокруг влагалища и вульвы, но может распространяться на большие половые губы и промежность.
- Трещины и/или отек влагалища.
- Расчесы (экскориации) на вульве.
- Другие кожные высыпания вблизи влагалища (называемые сателлитными поражениями) — встречаются редко и могут указывать на другие грибковые заболевания или вирус простого герпеса.
Симптомы, которые предполагают, что ваши симптомы НЕ связаны с молочницей, включают:
- Вонючие или окрашенные выделения.

- Кровотечение между менструациями или после полового акта.
- Потребность в мочеиспускании чаще.
- Сыпь или волдыри на коже вульвы.
В этих случаях лучше обратиться к врачу или в клинику сексуального здоровья.
Опасна ли молочница?
Молочница не повреждает влагалище и не распространяется на матку. Если вы беременны, молочница не повредит вашему ребенку.
Как узнать, есть ли у меня молочница?
Вам не всегда нужен тест для диагностики вагинальной молочницы. Диагноз часто основывается на типичных симптомах и признаках.
Важно, чтобы вы не считали выделения из влагалища молочницей. Есть и другие причины выделений из влагалища. Разумно предположить, что это молочница, если:
- У вас зуд во влагалище и/или вульве.
- Любые выделения, которые у вас есть, не имеют запаха и имеют белый или кремовый оттенок.
- У вас нет аномального кровотечения.
Однако, если вы предположили, что у вас молочница, и вы прошли курс лечения, но симптомы не исчезли, вам может потребоваться пройти обследование. Обратитесь к врачу, который может вас осмотреть и назначить некоторые анализы.
Обратитесь к врачу, который может вас осмотреть и назначить некоторые анализы.
Если необходимы анализы, они могут включать:
- Анализ кислотности влагалища (тест pH). Уровень кислотности указывает на то, вызваны ли выделения молочницей или бактериальным вагинозом. Это основа безрецептурного теста на молочницу. Тест-полоска вводится во влагалище, а затем изменение цвета показывает, вероятна ли молочница или нет. Уровень pH 4,5 или меньше свидетельствует о молочнице. Некоторые врачи также могут использовать этот тест.
- Тампон. Это палочка с ватной палочкой на конце. Образец выделений берется из влагалища и анализируется в лаборатории. Это указывает на то, есть ли у вас молочница или другая инфекция. Он также может сообщить врачу о том, какой тип кандиды у вас есть. Вы сможете взять этот мазок самостоятельно, и медицинский работник расскажет вам, как это сделать.
- Анализы на другие инфекции. Могут быть взяты дополнительные мазки, чтобы убедиться, что у вас нет других типов вагинальных инфекций.

- Анализы мочи. Ваша моча может быть проверена на сахар. Это делается для того, чтобы убедиться, что у вас нет диабета, так как это сделает вас более склонными к молочнице. Это может быть сделано, если у вас были повторяющиеся (повторяющиеся) эпизоды молочницы. Моча также может быть проверена на наличие инфекции, так как иногда бывает трудно отличить инфекцию мочи от молочницы.
Нужно ли обращаться к врачу, если у меня молочница?
Если у вас в прошлом была вагинальная молочница, и те же симптомы возвращаются, то обычно лечат ее без обследования или анализов. Многие женщины знают, когда у них молочница, и лечат ее сами. Вы можете купить эффективные методы лечения без рецепта в аптеках.
Однако помните, что выделения из влагалища или зуд вульвы могут быть вызваны рядом причин. Так что не думайте, что все выделения или зуд — это молочница. Ниже приведены рекомендации о том, когда лучше всего обратиться к врачу или медсестре, если вы думаете, что у вас может быть молочница. Если вы:
Если вы:
- Вам меньше 16 или больше 60 лет.
- Беременны.
- Лечили себя лекарством от молочницы в аптеке, но ваши симптомы не исчезли.
- Аномальное вагинальное кровотечение.
- Боль внизу живота (в животе).
- Вы плохо себя чувствуете в дополнение к вагинальным и вульвальным симптомам.
- Имеют симптомы, которые не полностью совпадают с предыдущим приступом молочницы. Например, если у выделений неприятный запах или у вас появились язвы или волдыри рядом с влагалищем.
- У вас было два случая молочницы за шесть месяцев, и вы не обращались по этому поводу к врачу или медсестре более года.
- У вас ранее были инфекции, передающиеся половым путем (или у вашего партнера).
- Ранее у вас была плохая реакция на противогрибковые препараты или процедуры.
- Имеют ослабленную иммунную систему, например, если вы проходите курс химиотерапии по поводу рака или по какой-либо причине длительное время принимаете стероидные препараты.

Если вы лечитесь самостоятельно, обратитесь к врачу или медсестре, если симптомы не исчезнут после лечения.
Лечение молочницы
Существует несколько различных вариантов лечения молочницы. Некоторые наносят непосредственно на влагалище и/или вульву; другие — лекарства, которые проглатываются перорально.
Как вы лечите дрожжевую инфекцию?
Dr Rosemary Leonard MBEМестное лечение молочницы
Это пессарии и кремы, которые вводятся во влагалище с помощью аппликатора. Они содержат противогрибковые препараты, такие как крем, содержащий клотримазол, эконазол, миконазол или фентиконазол. Одной большой дозы, введенной во влагалище, часто бывает достаточно, чтобы избавиться от молочницы. Альтернативно более низкая доза используется в течение нескольких дней. Вы также можете втирать крем против молочницы в кожу вокруг влагалища (вульвы) в течение нескольких дней, особенно если она зудит. В легких случаях или для девочек до 16 лет может быть достаточно крема для кожи.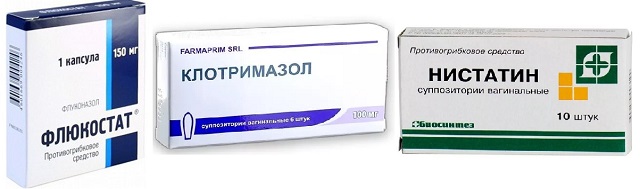
Вы можете приобрести местные препараты по рецепту или купить некоторые из них без рецепта в аптеке. Побочные эффекты встречаются редко, но для получения полной информации прочтите информационный буклет, прилагаемый к вашему средству от молочницы.
Как правило, вы можете использовать эти местные средства от молочницы, если вы беременны, но вы всегда должны проконсультироваться со своим врачом или фармацевтом. Лечение обычно требуется дольше во время беременности.
Примечание : некоторые пессарии и кремы могут повредить латексные презервативы и диафрагмы и повлиять на их использование в качестве противозачаточного средства. Во время лечения и в течение нескольких дней после него следует использовать альтернативные методы контрацепции.
Таблетки
Доступны две таблетки для лечения молочницы. Флуконазол, который принимается в виде разовой дозы, или итраконазол, который принимается в виде двух доз в течение одного дня. Вы можете получить эти методы лечения молочницы по рецепту; Вы также можете купить флуконазол без рецепта в аптеках. Побочные эффекты встречаются редко, но для получения полной информации всегда читайте информационный буклет, прилагаемый к вашему средству от молочницы.
Побочные эффекты встречаются редко, но для получения полной информации всегда читайте информационный буклет, прилагаемый к вашему средству от молочницы.
Не принимайте эти лекарства, если вы беременны или кормите грудью . Вы также можете втирать антигрибковый крем в кожу вокруг влагалища в течение нескольких дней, особенно если она зудит. Доступны комбинированные упаковки, содержащие как таблетку, так и крем. При тяжелой вагинальной дрожжевой инфекции можно предложить повторную дозу таблетки через три дня.
Примечание : считается, что таблетки и местное лечение одинаково эффективны. Таблетки удобнее, но дороже, чем большинство местных средств.
Если вы состоите в сексуальных отношениях, нет необходимости лечить и вашего партнера , если у него также нет симптомов молочницы.
Как успокоить зуд при молочницеЕсли у вас вагинальная молочница, вы также можете обнаружить, что следующие вещи помогут облегчить ваши симптомы:
- Избегайте ношения тесной одежды, особенно одежды из синтетических материалов.
 Свободное нижнее белье из натуральных волокон может быть лучше.
Свободное нижнее белье из натуральных волокон может быть лучше. - Отказ от стирки нижнего белья с использованием биологических стиральных порошков или жидкостей и отказ от использования кондиционеров для белья.
- Избегайте использования ароматизированных продуктов вокруг вагинальной области, таких как мыло и гели для душа, так как они могут вызвать дальнейшее раздражение.
- Ежедневное использование простого смягчающего средства в качестве увлажняющего средства для защиты кожи вокруг вульвы.
- Йогурт, содержащий пробиотики, либо съеденный, либо введенный во влагалище, может быть полезен; однако пока недостаточно доказательств, чтобы знать, доказана ли его эффективность.
Что делать, если лечение молочницы не помогает?
Если через неделю после начала лечения симптомы молочницы сохраняются, обратитесь к врачу или медсестре. Лечение не устраняет симптомы в 1 из 5 случаев. Причины, по которым лечение молочницы может не помочь, включают:
- Симптомы могут быть не связаны с молочницей.
 Есть и другие причины выделений из влагалища. Также молочница может возникать одновременно с другой инфекцией. Вам могут потребоваться такие тесты, как вагинальные мазки (образцы, взятые с помощью небольшого ватного тампона на конце тонкой палочки), чтобы выяснить причину симптомов.
Есть и другие причины выделений из влагалища. Также молочница может возникать одновременно с другой инфекцией. Вам могут потребоваться такие тесты, как вагинальные мазки (образцы, взятые с помощью небольшого ватного тампона на конце тонкой палочки), чтобы выяснить причину симптомов. - Большинство приступов молочницы вызывается C. albicans . Однако примерно 1 из 10 случаев молочницы вызван другими штаммами Candida spp., такими как С. glabrata . Их не так легко лечить обычными противогрибковыми препаратами.
- Возможно, вы использовали лечение неправильно.
- Возможно, у вас был быстрый рецидив новой инфекции молочницы. (Это более вероятно, если вы принимаете антибиотики или если у вас невыявленный или плохо контролируемый диабет.)
Как предотвратить молочницу?
Эти советы могут помочь вам избежать вагинального молочницы или предотвратить ее повторное появление. Однако их работа не была доказана исследованиями:
- Гигиена .
 Молочница возникает не из-за плохой гигиены. Однако нормальное состояние влагалища может быть изменено чрезмерным промыванием и ополаскиванием (спринцеванием) влагалища, ваннами с пеной, ароматизированным мылом, спермицидами и т. д. Нормальная слизь и микробы (бактерии) во влагалище могут быть нарушены этими действиями. вещи и позволяют Candida spp. заразить. Поэтому, возможно, лучше всего подмыться водой с мылом без запаха, а не спринцевать влагалище.
Молочница возникает не из-за плохой гигиены. Однако нормальное состояние влагалища может быть изменено чрезмерным промыванием и ополаскиванием (спринцеванием) влагалища, ваннами с пеной, ароматизированным мылом, спермицидами и т. д. Нормальная слизь и микробы (бактерии) во влагалище могут быть нарушены этими действиями. вещи и позволяют Candida spp. заразить. Поэтому, возможно, лучше всего подмыться водой с мылом без запаха, а не спринцевать влагалище. - Одежда . Не носите нейлоновое белье или обтягивающие джинсы слишком часто. Лучше всего подойдут свободные хлопчатобумажные брюки. Предпочтительнее чулки, а не колготки. Цель состоит в том, чтобы предотвратить постоянное нагревание, влажность и отсутствие воздуха в области влагалища. Не стирайте нижнее белье в биологическом стиральном порошке и не используйте кондиционеры для белья.
- Антибиотики . Имейте в виду, что молочница более вероятна, если вы принимаете антибиотики по другим причинам.
 Антибиотики могут убивать нормальные безвредные бактерии во влагалище, которые помогают защититься от Candida spp. Как Candida spp. это дрожжи, а не бактерии, антибиотики их не убивают. Нельзя сказать, что каждый курс антибиотиков приведет к молочнице. Но, если вы склонны к этой проблеме и вам прописали антибиотики, подготовьте противогрибковое средство при первых признаках молочницы.
Антибиотики могут убивать нормальные безвредные бактерии во влагалище, которые помогают защититься от Candida spp. Как Candida spp. это дрожжи, а не бактерии, антибиотики их не убивают. Нельзя сказать, что каждый курс антибиотиков приведет к молочнице. Но, если вы склонны к этой проблеме и вам прописали антибиотики, подготовьте противогрибковое средство при первых признаках молочницы. - Пол . Молочница — это , а не инфекция, передающаяся половым путем. Тем не менее, трение во время полового акта может привести к незначительным повреждениям влагалища, что может сделать Candida spp. больше шансов на успех. Итак, убедитесь, что ваше влагалище хорошо смазано во время секса. Если естественных выделений недостаточно, используйте смазку во время секса. После секса вытрите себя, чтобы вы были чистыми и сухими.
Также, возможно, стоит пересмотреть все лекарства, которые вы принимаете, поскольку некоторые лекарства могут сделать вас более склонными к молочнице. Вам следует обсудить это со своим врачом.
Вам следует обсудить это со своим врачом.
Бактериальный вагиноз: причины, симптомы и лечение
В этой серии Выделения из влагалища Вагинальный молочница Лечение рецидивирующей молочницы Лечение и профилактика БВ
Бактериальный вагиноз (БВ) — очень распространенное заболевание, вызванное чрезмерным ростом бактерий во влагалище. Это вызывает изменение нормальных выделений из влагалища, которые могут стать более заметными или приобрести рыбный запах.
Выделения из влагалища могут вызывать смущение. Тем не менее, это очень распространенный симптом, и в большинстве случаев он не означает, что у вас инфекция, передающаяся половым путем (ИППП).
У женщин с менструацией бактериальный вагиноз (БВ) является наиболее частой причиной выделений из влагалища.
Что такое бактериальный вагиноз?
БВ – это нарушение состава вредных бактерий во влагалище. Обычно в нашем организме, в том числе во влагалище, есть здоровая смесь миллионов «дружественных» микробов (бактерий) — мы полагаемся на их наличие, и они являются частью того, что поддерживает наше здоровье. При БВ нарушается баланс вагинальных бактерий.
При БВ нарушается баланс вагинальных бактерий.
Тип бактерий, называемый анаэробными бактериями (бактерии, которые растут в среде без воздуха), увеличивается в количестве, в то время как другой тип, называемый лактобациллами, отмирает. Это нарушение в бактериях делает внутреннюю часть влагалища немного менее кислой, чем обычно. Это небольшое снижение кислотности затем способствует росту большего количества анаэробных бактерий и меньшего количества лактобацилл.
Хотя изменения БВ обычно не вызывают боли или зуда, они, как правило, вызывают выделения с более сильным запахом, чем обычно. Иногда пахнет рыбой, особенно после сексуальной активности. Он может быть водянистым и сероватого цвета. Это может раздражать и заставлять женщин чувствовать себя нечистыми. Некоторые женщины затем пытаются спринцеваться или умываться мылом или духами, но это только больше беспокоит влагалище (поскольку мыло слишком щелочное для внутренней части влагалища) и усугубляет проблему.
Распространен ли бактериальный вагиноз?
Точно неизвестно, насколько распространен БВ. Часто оно настолько легкое, что женщины могут не обращаться к врачу. Может случиться так, что примерно у 1 из 3 женщин когда-либо в жизни был БВ.
Часто оно настолько легкое, что женщины могут не обращаться к врачу. Может случиться так, что примерно у 1 из 3 женщин когда-либо в жизни был БВ.
Как можно заразиться бактериальным вагинозом?
Бактериальный вагиноз является распространенным заболеванием влагалища, вызванным разрастанием различных микробов. Это не одна инфекция, вызванная одним типом микробов.
Во влагалище обычно присутствует смесь микробов (бактерий), включая анаэробные бактерии и лактобациллы, но при бактериальном вагинозе (БВ) баланс изменяется. В результате анаэробные бактерии размножаются и процветают гораздо больше, чем обычно. Другими словами, это бактерии, которые обычно присутствуют, но в другом соотношении.
Бактериальный вагиноз вызван плохой гигиеной?
BV — это , а не , вызванное плохой гигиеной. На самом деле, чрезмерное мытье влагалища (особенно при использовании сильнодействующих мыл или ароматизированных дезодорантов) может еще больше изменить нормальный баланс бактерий во влагалище, что может увеличить вероятность развития или обострения БВ.
На самом деле мы не знаем, что заставляет бактериальный баланс «отклоняться» от нормы. Мы знаем, что это более вероятно, если что-то нарушает кислотность влагалища (кислотность, ВЫЗВАННАЯ нормальными бактериями), что затем позволяет анаэробным бактериям разрастаться.
Что такое нормальная кислотность влагалища?
Кислотность измеряется по шкале pH, в которой более низкие значения соответствуют более кислой среде, а более высокие — более щелочной. Нормальный рН влагалища 3,8-4,5.
Как только рН поднимается выше 4,5, начинается размножение анаэробных бактерий и отмирание лактобацилл (поддерживающих кислотность).
Что вызывает бактериальный вагиноз?
У вас больше шансов заболеть БВ:
- Если вы ведете активную половую жизнь. (Женщины, которые никогда не занимались сексом, тоже могут заразиться БВ. Однако это чаще встречается у женщин, занимающихся сексом. У вас может быть БВ независимо от того, занимаетесь ли вы сексом с женщинами или с мужчинами.
 )
) - Если вы недавно сменили полового партнера. Частая смена полового партнера или наличие более одного постоянного партнера еще больше повышают вероятность БВ.
- Если у вас в анамнезе были заболевания, передающиеся половым путем (ЗППП).
- Если вы курите.
- Если у вас есть медная спираль для контрацепции — внутриматочное противозачаточное средство (ВМС).
- Если ваша семья имеет афро-карибское происхождение.
- Если вы используете ванну с пеной.
- Если у вас продолжительные или обильные менструации.
- После гормональных изменений. У некоторых женщин БВ может быть вызван гормональными изменениями в период полового созревания, беременности или менопаузы. Все это условия изменения кислотности влагалища.
- После курсов антибиотиков. Курсы антибиотиков, как правило, убивают все наши полезные бактерии (хотя молочница, также называемая кандидой, является более распространенным осложнением после курсов антибиотиков).
Другие состояния, которые могут нарушать рН влагалища или здоровье лактобацилл и которые, как можно ожидать, увеличивают риск БВ, включают:
- Использование секс-игрушек.
- Слишком много мытья вокруг влагалища — достаточно одного раза в день.
- Использование парфюмированных смазок во время полового акта.
- Длительное ношение стрингов или нейлоновых колготок.
- Продолжительные или обильные менструации.
У вас меньше шансов заболеть БВ, если:
- Вы принимаете комбинированные оральные контрацептивы (КОК).
- Вашему партнеру сделали обрезание.
- Вы используете презервативы (которые защищают влагалище от щелочной спермы).
- У вас душ, а не ванна.
Является ли бактериальный вагиноз ЗППП?
Нет. БВ может поражать любую женщину, в том числе не вступающую в половую жизнь (или никогда не вступавшую в половую жизнь) или имеющую несколько половых партнеров. Однако БВ чаще встречается среди сексуально активных женщин, чем среди не сексуально активных женщин.
Женщина не может «заразиться» БВ от полового акта с мужчиной, но БВ с большей вероятностью разовьется после смены полового партнера, поскольку — по не совсем понятным нам причинам — это может повлиять на баланс нормальных микробов (бактерии) во влагалище.
Женщины, занимающиеся сексом с другими женщинами, могут передавать друг другу это заболевание. Вероятно, это связано с тем, что анаэробные бактерии на теле женщины с БВ особенно хорошо подавляют лактобациллы и могут воспользоваться возможностью для дальнейшего распространения.
Как выглядит бактериальный вагиноз?
Основным симптомом БВ являются выделения из влагалища. БВ является наиболее частой причиной выделений из влагалища у женщин детородного возраста. Часто БВ не вызывает никаких симптомов. Это верно примерно для половины женщин, страдающих этим заболеванием. Это может быть связано с тем, что бактериальное нарушение является лишь легким.
Когда БВ вызывает симптомы, это обычно изменение вагинальных выделений. Некоторые женщины также заметят характерный запах.
- Выделения часто бывают белого или серого цвета и часто имеют рыбный запах.
- Запах может быть более заметен во время секса.
- Выделения, как правило, самые обильные сразу после менструации или после полового акта.

- Выделения обычно не вызывают зуда или болезненности вокруг влагалища и вульвы.
Примечание : BV не , а причина выделений из влагалища. Выделения могут быть вызваны различными состояниями, такими как молочница (вагинальная инфекция, вызванная чрезмерным ростом дрожжевых грибков, называемых кандидами, которые обычно живут в кишечнике) и ИППП.
- Молочница обычно вызывает густые белые или серые выделения, которые обычно вызывают зуд и болезненность вокруг влагалища и вульвы. Более подробную информацию см. в отдельной брошюре под названием «Вагинальная молочница (дрожжевая инфекция)».
- ИППП, такие как хламидиоз, также могут вызывать выделения из влагалища. Более подробную информацию см. в отдельной брошюре под названием Chlamydia.
Может ли бактериальный вагиноз вызывать кровотечение?
БВ не должен вызывать вагинальное кровотечение, хотя оно часто более заметно во время менструации.
Если у вас необычное кровотечение между менструациями или после полового акта, БВ не может быть причиной, и вам следует обратиться к врачу для поиска другой причины.
Может ли бактериальный вагиноз вызывать боль?
БВ иногда может вызывать боль – обычно при половом акте. Некоторые женщины также описывают тупые боли внизу живота. Это больше похоже на состояния, поражающие саму матку (матку), такие как воспалительные заболевания органов малого таза или эндометриоз.
Опасен ли бактериальный вагиноз?
При определенных обстоятельствах бактериальный вагиноз может вызвать осложнения, такие как:
БВ и хирургическое вмешательство
Если у вас нелеченный БВ, вероятность развития инфекции матки несколько выше после определенных операций (таких как прерывание беременности) или вагинальная гистерэктомия). В таких случаях вам обычно предлагают лечение БВ.
БВ и другие инфекции
Невылеченный БВ может немного увеличить риск заражения ВИЧ, если вы занимаетесь сексом с кем-то, кто инфицирован ВИЧ. Вероятно, это связано с тем, что нормальная кислотность влагалища помогает защититься от ИППП.
Если у вас одновременно есть ВИЧ и БВ, вероятность передачи ВИЧ несколько выше.
Женщины с нелеченым БВ могут иметь несколько повышенный риск развития воспалительных заболеваний органов малого таза. Более подробную информацию см. в отдельных брошюрах под названием «ВИЧ и СПИД» и «Тазовая боль у женщин».
БВ и беременность
БВ может повлиять на беременность. Если у вас нелеченный БВ во время беременности, у вас немного повышен риск развития некоторых проблем со здоровьем, в том числе:
- Ранние роды.
- Выкидыш.
- Ранние роды (преждевременные роды).
- Рождение ребенка с низкой массой тела при рождении.
- Развитие инфекции матки после родов (состояние, известное как послеродовой эндометрит).
По этой причине, если у вас разовьется бактериальный вагиноз во время беременности, вам обычно предложат лечение. Это также означает, что при появлении необычных или зловонных выделений во время беременности следует как можно раньше обратиться к врачу.
Субфертильность
БВ чаще встречается у женщин, у которых есть проблемы с беременностью. У женщин с БВ, которые проходят лечение ЭКО, наличие БВ снижает показатели успеха. Исследования, в которых были обнаружены эти эффекты, были сосредоточены на женщинах, о которых уже было известно, что у них есть проблемы с фертильностью, чтобы выяснить, более ли вероятно, что они более склонны к БВ, чем другие женщины.
У женщин с БВ, которые проходят лечение ЭКО, наличие БВ снижает показатели успеха. Исследования, в которых были обнаружены эти эффекты, были сосредоточены на женщинах, о которых уже было известно, что у них есть проблемы с фертильностью, чтобы выяснить, более ли вероятно, что они более склонны к БВ, чем другие женщины.
Это не означает, что если у вас есть БВ, у вас будут проблемы с фертильностью: БВ чрезвычайно распространен (возможно, у трети всех женщин менструального возраста), а проблемы с фертильностью, приводящие к необходимости экстракорпорального оплодотворения (ЭКО), встречаются редко. необычно. Это говорит о том, что вероятность того, что БВ повлияет на вашу фертильность, очень мала. Тем не менее, если вы планируете забеременеть в будущем и думаете, что у вас может быть БВ, вам следует обратиться к врачу и обсудить наилучшие варианты лечения.
Как пройти тест на бактериальный вагиноз
Если вы состоите в стабильных, длительных отношениях, ваш врач или медсестра могут диагностировать БВ только по его типичным симптомам.
Типичные выделения и их характерный рыбный запах делают вероятным БВ. Когда ваш врач осматривает вас, он может определить БВ по внешнему виду выделений.
Есть несколько тестов, которые могут помочь подтвердить диагноз. Кроме того, если вы беременны, важно поставить точный диагноз любых необычных выделений из влагалища, чтобы можно было эффективно лечить любую инфекцию. Тесты включают в себя:
Проверка уровня кислотности влагалища
Выделения BV имеют типичный уровень pH (уровень кислотности), который выше нормального pH влагалища.
pH измеряется по шкале от 0 (очень высокая кислотность) до 14 (очень щелочная среда). Чистая нейтральная вода (ни кислая, ни щелочная) имеет рН 7.
- Нормальный рН влагалища составляет 3,8-4,5.
- Как только рН поднимается выше 4,5, начинается размножение анаэробных бактерий и отмирание лактобацилл (поддерживающих кислотность).
Ваш врач или медсестра/медбрат могут предложить взять образец ваших выделений и проверить его с помощью индикаторной бумаги. Вы можете купить набор в аптеке, чтобы сделать этот тест самостоятельно дома.
Вы можете купить набор в аптеке, чтобы сделать этот тест самостоятельно дома.
Взятие образца
Для подтверждения диагноза БВ ваш врач или медсестра могут предложить взять образец (мазок) ваших выделений из влагалища и отправить его в лабораторию для исследования и тестирования. Различные типы микробов (бактерий), разрастающихся при БВ, легко увидеть под микроскопом. Ваш врач или медсестра могут предложить взять более одного мазка из влагалища, чтобы исключить другие причины выделений из влагалища.
Как лечить бактериальный вагиноз
Существуют различные методы лечения БВ. Есть также некоторые вещи, которых вам следует избегать, поскольку они могут помочь решить проблему самостоятельно.
К ним относится отказ от использования спринцеваний, вагинальных дезодорантов, добавок для ванн и жесткого мыла. Может быть полезным воздержание от половых контактов в течение нескольких недель или использование презерватива и смазки на водной основе.
Антибиотики при бактериальном вагинозе
Пероральные антибиотики являются терапией первого выбора у беременных с БВ.
Метронидазол в таблетках
Обычно применяется полный курс приема таблеток метронидазола. Метронидазол — антибиотик. Это очищает БВ в большинстве случаев. Важно прочитать брошюру, которая поставляется с этими таблетками, для получения полного списка возможных побочных эффектов и предостережений. Основные моменты, на которые следует обратить внимание в отношении метронидазола, включают:
- Обычная доза составляет 400-500 мг два раза в день в течение 5-7 дней. Однократная доза метронидазола в 2 грамма является альтернативой, хотя она может быть менее эффективной и вызывать больше побочных эффектов. ( Примечание : эта разовая доза не рекомендуется, если вы беременны.) Важно закончить курс, который вам прописали, и не пропустить ни одной таблетки.
- Некоторые люди чувствуют себя плохо или их может тошнить (рвота), когда они принимают метронидазол. Это менее вероятно, если вы принимаете таблетки сразу после еды. Металлический привкус также является распространенным побочным эффектом.

- Не употребляйте алкоголь во время приема метронидазола и в течение 48 часов после прекращения лечения. Взаимодействие метронидазола с алкоголем может вызвать тяжелую тошноту и рвоту, а также покраснение лица и учащение пульса.
- Метронидазол может попасть в грудное молоко в небольших количествах, но не причинит вреда вашему ребенку, хотя может изменить вкус молока. Производитель рекомендует, если вы кормите грудью, вы должны пройти 5-7-дневный курс метронидазола с более низкими дозами, а не одну большую дозу.
Другие возможные варианты лечения антибиотиками
Таблетки тинидазола могут быть предложены, если вы знаете, что у вас непереносимость метронидазола. Тинидазол — аналогичный антибиотик, который нужно принимать по 2 г один раз в день в течение двух дней или по 1 г один раз в день в течение пяти дней. Он имеет то же взаимодействие с алкоголем, что и метронидазол, а это означает, что алкоголь нельзя употреблять ни во время его приема, ни в течение 48 часов после него. Тинидазол не рекомендуется при беременности.
Тинидазол не рекомендуется при беременности.
Вагинальный гель с метронидазолом или вагинальный крем с клиндамицином, вводимые во влагалище, можно использовать, если вы предпочитаете этот тип лечения или если вы испытываете неприятные побочные эффекты при приеме таблеток метронидазола. Считается, что эти методы лечения почти так же эффективны, как пероральные антибиотики.
Примечание : как и в случае с таблетками метронидазола, вам следует избегать употребления алкоголя при использовании геля метронидазола и в течение как минимум 48 часов после прекращения лечения, хотя склонность гелей вызывать тошноту не так заметна, как для таблеток.
Вагинальные кремы и гели могут ослабить латексные презервативы и диафрагмы. Поэтому во время лечения и в течение пяти дней после лечения вагинальным кремом с клиндамицином не следует полагаться на презервативы или диафрагмы для защиты от беременности и ИППП.
Другие антибиотики в таблетках, принимаемые внутрь, также иногда используются при лечении БВ. Это таблетки клиндамицина или таблетки тинидазола.
Это таблетки клиндамицина или таблетки тинидазола.
Другие способы избавления от бактериального вагиноза
Йогурт
Некоторые женщины с бактериальным вагинозом говорят, что все проходит быстрее и симптомы облегчаются при ежедневном нанесении тонкого слоя простого живого йогурта на наружную поверхность влагалища и небольшое количество простого живого йогурта на тампоне для приема внутрь перед сном.
Доказательства того, что живой йогурт полезен для лечения или профилактики БВ, неоднозначны: в некоторых исследованиях говорится, что он полезен, а в некоторых — что он бесполезен. В целом специалисты считают, что недостаточно доказательств в его пользу, чтобы предложить его по сравнению с другими методами лечения.
Натриевый гель Астодример
Натриевый гель Астодример — это новый вид лечения БВ. Его можно купить без рецепта онлайн в виде геля Betafem® BV. Он лечит БВ, создавая физический барьер, который отталкивает бактерии от приближения и прилипания к стенке влагалища. 2019 годисследование показало, что гель астодримера один раз в день в течение семи дней хорошо переносился женщинами и обеспечивал быстрое улучшение симптомов БВ. Пациенты улучшались или выздоравливали с той же скоростью, что и при применении обычных антибиотиков.
2019 годисследование показало, что гель астодримера один раз в день в течение семи дней хорошо переносился женщинами и обеспечивал быстрое улучшение симптомов БВ. Пациенты улучшались или выздоравливали с той же скоростью, что и при применении обычных антибиотиков.
Уксусная и молочная кислота для влагалища
Лечение гелями с уксусной и молочной кислотой направлено на поддержание pH влагалища на уровне менее 4,5, стимулирование роста лактобацилл и сдерживание роста анаэробных бактерий. Некоторые исследования показали, что длительное использование вагинальных подкислителей этого типа снижает рецидивы БВ. Однако другие исследования показывают, что это лечение, хотя и безвредное, неэффективно.
Таблетки Lactobacillus
Суппозитории Lactobacillus и таблетки для приема внутрь продаются в некоторых магазинах здоровой пищи для использования при БВ.
Считается, что перорально принимаемые пробиотики попадают во влагалище через кишечник. Есть некоторые свидетельства того, что это может быть полезно для лечения и профилактики БВ. Эти исследования показывают, что лечение необходимо продолжать не менее двух месяцев. Другие исследования не показывают явной пользы. В целом, специалисты считают, что недостаточно доказательств в его пользу, чтобы предложить его по сравнению с другими методами лечения.
Эти исследования показывают, что лечение необходимо продолжать не менее двух месяцев. Другие исследования не показывают явной пользы. В целом, специалисты считают, что недостаточно доказательств в его пользу, чтобы предложить его по сравнению с другими методами лечения.
Интравагинальное лечение лактобациллами кажется очевидным решением – почему бы не поместить нужные бактерии туда, куда они должны попасть? Однако результаты исследований вагинального лечения лактобациллами также неоднозначны: некоторые исследования предполагают, что это лечение эффективно, а другие нет.
Когда следует лечиться от бактериального вагиноза?
Тело часто очень хорошо восстанавливает баланс. Нарушение баланса вагинальных микробов (бактерий), вызывающее БВ, со временем может исправиться естественным образом. Таким образом, если у вас нет симптомов или есть только легкие симптомы, вам может не понадобиться какое-либо лечение, особенно если вы предпримете некоторые из вышеперечисленных общих шагов для здоровья.
Обычно лечение БВ требуется, если он вызывает симптомы или если вы ощущаете характерный запах. Если вы беременны, пытаетесь забеременеть или собираетесь пройти гинекологическую процедуру, вам может быть рекомендовано лечение БВ.
БеременностьЕсли вы беременны и у вас обнаружен БВ, вам обычно предложат лечение антибиотиками метронидазолом перорально (см. ниже).
Если вы пытаетесь забеременеть и думаете, что у вас может быть БВ, рекомендуется попытаться искоренить БВ с помощью естественных методов или лечения до зачатия. Если у вас есть симптомы, вам следует обсудить лечение антибиотиками со своим врачом.
Прерывание беременности
Если у вас обнаружен БВ и вам делают прерывание беременности, может быть рекомендовано лечение антибиотиками, даже если у вас нет никаких симптомов. Это связано с тем, что в противном случае существует риск заражения БВ матки или таза после процедуры. Это может привести к более поздним проблемам с фертильностью.
Гинекологические процедуры
Антибиотики обычно не рекомендуются женщинам с бактериальным вагинозом (и при отсутствии симптомов), которым предстоит «незначительные» гинекологические процедуры, такие как биопсия эндометрия – биопсия слизистой оболочки матки. На самом деле женщины, проходящие эти процедуры, в любом случае обычно не проверяются на БВ, поэтому они не узнают, что у них он есть.
Женщинам, перенесшим вагинальную гистерэктомию, перед процедурой назначают антибиотики, даже если у них нет БВ, чтобы снизить риск послеоперационной инфекции. Эти антибиотики также уничтожат любые бактерии, вызывающие БВ.
Следует ли моему партнеру лечиться от бактериального вагиноза?
Нет доказательств того, что лечение полового партнера мужского пола предотвращает развитие БВ у его полового партнера женского пола. В одном небольшом исследовании изучалось, защищает ли использование стерилизующего спиртового геля на половом члене их партнеров от БВ, но оказалось, что гель делает БВ более, а не менее распространенным среди женщин.
Если у вас есть партнерша, то оказывается, что лечение ее от БВ одновременно с вами, даже если у нее нет симптомов, предотвратит рецидив (у любого из вас).
Нужен ли мне тест, чтобы узнать, вылечен ли мой бактериальный вагиноз?
Женщины, которые не беременны
После лечения вам не нужны никакие дополнительные тесты, чтобы убедиться, что БВ исчез (тест на излечение), при условии, что ваши симптомы исчезли.
Беременные женщины
Если вы беременны, рекомендуется пройти тест через месяц после лечения, чтобы убедиться в отсутствии БВ. Берется образец (мазок) выделений из влагалища. Это проверяется, чтобы убедиться, что у вас больше нет BV.
Что такое лечение персистирующего бактериального вагиноза?
Если у вас персистирующий БВ (т.е. он не проходит после первой попытки лечения), то ваш врач может назначить дополнительные мазки из влагалища, чтобы проверить, нет ли другой причины выделений. Обычно они предлагают вам пройти семидневный курс метронидазола, если вы не принимали его раньше.
Другим методом лечения, который можно попробовать, является использование геля метронидазола два раза в неделю на срок до шести месяцев.
Если у вас персистирующая инфекция БВ, которая не поддается лечению, и у вас есть внутриматочное противозачаточное устройство (ВМС), ваш врач может посоветовать удалить устройство до тех пор, пока ситуация не уляжется, поскольку есть некоторые доказательства того, что ВМС могут способствовать стойкому БВ.
Если у вас персистирующий БВ и однополый партнер, то одновременное лечение вас обоих, вероятно, поможет предотвратить персистенцию и рецидивы, даже если у вашего партнера нет симптомов.
Как предотвратить бактериальный вагиноз
Считается, что следующие меры помогают предотвратить некоторые эпизоды БВ. Логика этих советов заключается в том, чтобы стараться не нарушать нормальный баланс микробов (бактерий) во влагалище:
- Не накачивайте воду во влагалище, чтобы очистить его (спринцевание). Влагалище не нуждается в специальной чистке.

- Не добавляйте масла для ванн, антисептики, ароматизированное мыло, ароматизированные пены для ванн, шампуни и т. д. в воду для ванн.
- Не используйте сильнодействующие моющие средства для стирки нижнего белья.
- Не мойте влагалище и вульву слишком часто. Обычно достаточно одного раза в день, используя мягкое мыло и воду.
- Не используйте ароматизированные средства интимной гигиены.
- Использование презерватива и/или лубриканта на водной основе во время полового акта может защитить вас.
- Избегайте использования секс-игрушек во влагалище.
- Избегайте стрингов и плотных нейлоновых колготок.
- Принимайте душ, а не ванну.
- Более легкие менструации, по-видимому, снижают вероятность рецидива БВ, поэтому, если у вас обильные менструации и вы планируете обратиться за лечением, это может быть еще одной причиной для этого.
Смогу ли я снова заболеть бактериальным вагинозом?
BV часто рецидивирует, обычно в течение нескольких месяцев после лечения, хотя, если какое-либо поведение, которое может спровоцировать его (например, использование душа), относится к вам, вероятность рецидива будет меньше, если вы будете избегать этих вещей.
BV часто возвращается после лечения. До сих пор не найден хороший способ предотвратить это.
Если у вас продолжают появляться симптомы БВ, ваш врач проведет несколько анализов, чтобы быть абсолютно уверенным, что у вас БВ, а не какая-либо другая инфекция. Если окажется, что это определенно БВ, можно попробовать антибиотик, отличный от того, который вы принимали ранее. Иногда может быть рекомендовано регулярное профилактическое использование вагинального геля с антибиотиком.
Если вы используете ВМС для контрацепции, вам может быть рекомендовано рассмотреть возможность его удаления.
Можно ли предотвратить рецидивирующий бактериальный вагиноз?
Если ваши симптомы возвращаются, и вы не проходили тест с использованием образца (мазка) ваших выделений из влагалища, взятых изначально, ваш врач или медсестра могут предложить сделать анализ мазка сейчас. Это должно подтвердить, что БВ вызывает ваши симптомы.
BV может вернуться, если вы не завершили курс антибиотиков. Однако, даже если вы прошли полный курс антибиотиков, у многих женщин БВ возвращается в течение трех месяцев. Если он вернется, повторный курс антибиотиков обычно будет успешным. Небольшое количество женщин имеют повторные эпизоды БВ и нуждаются в повторных курсах антибиотиков.
Однако, даже если вы прошли полный курс антибиотиков, у многих женщин БВ возвращается в течение трех месяцев. Если он вернется, повторный курс антибиотиков обычно будет успешным. Небольшое количество женщин имеют повторные эпизоды БВ и нуждаются в повторных курсах антибиотиков.
Натриевый гель Astodrimer также предотвращает рецидив БВ и связанные с ним симптомы. В исследовании 2019 года астодример натрия значительно снизил частоту рецидивов БВ. Вы можете купить гель астодримера натрия (торговая марка Betafem® BV gel) онлайн без рецепта.
Если у вас есть медная спираль для контрацепции — ВМС — и у вас рецидивирующий БВ, ваш врач или медсестра могут предложить удалить ВМС, чтобы посмотреть, поможет ли это улучшить ваши симптомы. Вам нужно будет рассмотреть альтернативные меры контрацепции.
Если у вас есть однополый партнер, даже если у него нет симптомов, одновременное лечение вас обоих может уменьшить рецидив.
Вам также следует обратить особое внимание на рекомендации не использовать душ, добавки для ванн и вагинальные дезодоранты.